Ankilozirajući spondilitis
| Ankilozirajući spondilitis (Bekhterevljeva bolest) (Bechterewljeva bolest) (Bechterewljev morbus) (Bekhterev–Strümpell–Mariejeva bolest) (Mariejeva bolest) (Marie–Strümpellov artritis) (Pierre Mariejeva bolest)[1] | |
|---|---|
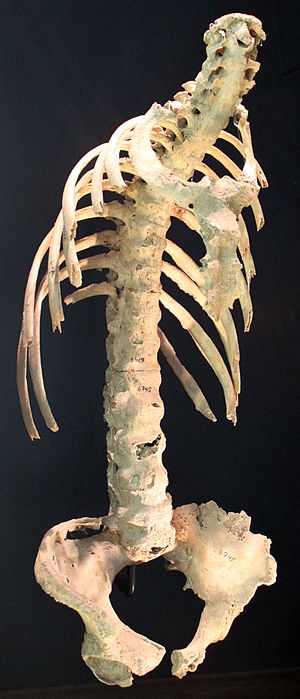 Skelet iz 6. stoljeća sa spojenim pršljenovima, znak teškog ankilozirajućeg spondilitisa
| |
| Klasifikacija i vanjski resursi | |
| ICD-10 | M08.1, M45 |
| ICD-9 | 720.0 |
| OMIM | 106300 |
| DiseasesDB | 728 |
| MedlinePlus | 000420 |
| eMedicine | radio/41 |
| MeSH | D013167 |
Ankilozirajući spondilitis (AS) jest tip artritisa kod kojeg postoji dugotrajna upala kičmenih zglobova.[2] Obično su zahvaćeni i zglobovi u kojima se kičma spaja sa karlicom.[2] Mogu se javiti i problemi sa očima i probavnim traktom.[2] Bol u leđima je karakterističan simptom AS, i često dolazi i prolazi.[2] Ukočenost zahvaćenih zglobova se općenito pogoršava tokom vremena.[2][3]
Znaci i simptomi[uredi | uredi izvor]
Znakovi i simptomi ankilozirajućeg spondilitisa često se pojavljuju postepeno, a vrhunac je u dobi između 20 i 30 godina.[4] Početni simptomi su obično hronični tupi bolovi u donjem dijelu leđa ili sjednoj regiji u kombinaciji sa ukočenošću donjeg dijela leđa.[5] Pogođeni često doživljavaju bol i ukočenost koja ih bude u ranim jutarnjim satima.[4]
Kako bolest napreduje, uočava se gubitak pokretljivosti kičme i ekspanzija grudnog koša, uz ograničenje prednje fleksije, lateralne fleksije i ekstenzije slabinskog dijela kičme. Sistemske karakteristike su česte, kao što su gubitak težine, groznica ili umor.[4] Bol je često jaka i u mirovanju, ali se može poboljšati fizičkom aktivnošću; međutim, upala i bol različitog stepena mogu se ponoviti bez obzira na odmor i kretanje.
AS može se javiti u bilo kojem dijelu kičme ili u cijeloj kičmi, često sa bolom koji se odnosi na jednu ili drugu stražnjicu ili stražnju stranu butine iz sakroilijačnog zgloba. Može se javiti i artritis u kukovima i ramenima. Kada se stanje pojavi prije 18. godine, veća je vjerovatnoća da će uzrokovati bol i oticanje velikih zglobova donjih ekstremiteta, kao što je u koljenima. U slučajevima prepuberteta, bol i otok se također mogu manifestirati u gležnjevima i stopalima, gdje se često razvijaju petna bol i entezopatija. Manje često se može pojaviti ektazija ovojnica korijena krstačnog živca.[6]
Oko 30% ljudi sa AS će također doživjeti prednji uveitis, uzrokujući bol u očima, crvenilo i zamagljen vid. Smatra se da je to zbog povezanosti koju i AS i uveitis imaju s nasljeđivanjem antigena HLA-B27.[7] Kardiovaskularna zahvaćenost može uključivati upalu aorte, Kardiovaskularna zahvaćenost može uključivati upalu aorte, insuficijenciju aortnog zaliska ili poremećaj srčanog električnog provodnog sistema. Zahvaćenost pluća karakterizira progresivna fibroza gornjeg dijela pluća ili poremećaj srčanog električnog provodnog sistema.[8]
Patofiziologija[uredi | uredi izvor]
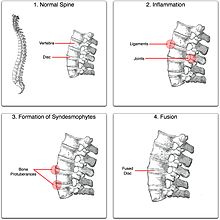
Ankilozantni spondilitis (AS) je sistemska reumatska bolest, što znači da zahvata cijelo tijelo. Bolest pogađa oko 1–2% osoba sa genotipom HLA-B27.[9] Otprilike 85% ljudi sa AS ima genotip HLA-B27, što znači da postoji jaka genetička povezanost. Faktor nekroze tumora-alfa (TNF α) i IL-1 su također uključeni u ankilozantni spondilitis. Autoantitijela specifična za AS nisu identificirana. Anti-neutrofilna citoplazmatska antitijela (ANCA) povezana su sa AS, ali nisu u korelaciji sa ozbiljnošću bolesti.[10]
Jednonukleotidni polimorfizam (SNP) A/G variante rs10440635[11] blizak genu "PTGER4" na ljudskom hromosomu 5 povezan je sa povećanim brojem slučajeva ankilozirajućeg spondilitisa u populaciji regrutovanoj iz Ujedinjenog Kraljevstva, Australije i Kanade. PTGER4 gen kodira prostaglandinski receptor EP4 (EP4), jedan od četiri receptora za prostaglandin E2. Aktivacija EP4 podstiče remodeliranje i depoziciju kosti i EP4 je visoko eksprimiran na mjestima kičmenog stuba koja su uključena u ankilozirajući spondilitis. Ovi nalazi sugeriraju da prekomjerna aktivacija EP4 doprinosi patološkom remodeliranju i taloženju kostiju kod ankilozirajućeg spondilitisa i da A/G varijanta rs10440635a "PTGER4" predisponira za ovu bolest, vjerovatno utičući na proizvodnju ili ekspresiju EP4.[12][13]
Povezanost AS sa HLA-B27 sugerira da stanje uključuje T-ćelije CD8, koje stupaju u interakciju sa HLA-B.[14] Nije dokazano da ova interakcija uključuje vlastiti antigen, a barem u povezanom reaktivnom artritisu, koji slijedi nakon infekcija, uključeni antigeni vjerovatno potiču iz unutarćelijskih mikroorganizam. Međutim, postoji mogućnost da su CD4+ T-limfociti uključeni na aberantni način, budući da se čini da HLA-B27 ima niz neobičnih svojstava, uključujući moguću sposobnost interakcije sa T-ćelijskim receptorima u vezi sa CD4 (obično CD8+ citotoksična T-ćelija sa HLAB antigenom jer je MHC klasa 1 antigen).
"Bambusova kičma" se razvija kada se vanjska vlakna fibroznog prstena (anulus fibrosus disci intervertebralis) okoštaju, što rezultira stvaranjem marginalnih sindezmofita između susjednih pršljenova.
Dijagnoza[uredi | uredi izvor]

Ankilozantni spondilitis je član šire definisane bolesti aksijalni spondiloartritis.[15] Aksijalni spondiloartritis može se podijeliti na (1) radiografski aksijalni spondiloartritis (što je sinonim za ankilozantni spondilitis) i (2) neradiografski aksijalni spondiloartritis (koji uključuje manje teške oblike i rane faze ankilozirajućeg spondilitisa).
Dok se ankilozantni spondilitis može dijagnosticirati opisom radioloških promjena u sakroilijačnim zglobovima i kičme, još ne postoje direktni testovi (krvi ili slikovni) za nedvosmislenu dijagnozu ranih oblika ankilozirajućeg spondilitisa (neradiografski aksijalni spondiloartritis). Dijagnoza neradiološkog aksijalnog spondiloartritisa je stoga teža i temelji se na prisustvu nekoliko tipskih karakteristika bolesti.[15][16]
Ovi dijagnostički kriteriji uključuju:
- Upalni bol u leđima:
Hronični, upalni bol u leđima je definiran kada su prisutna najmanje četiri od pet od sljedećih parametara: (1) Dob početka ispod 40 godina, (2) podmukli početak, (3) poboljšanje nakon vježbanja, (4) nema poboljšanja uz mirovanje i (5) bol noću (sa poboljšanjem nakon ustajanja) - Prethodna historija upale u zglobovima, petama ili spojevima tetiva i kostiju
- Porodična anamneza aksijalnog spondiloartritisa ili drugih povezanih reumatskih/autoimunskih stanja
- Pozitivan na biomarker HLA-B27
- Dobar odgovor na liječenje nesteroidnim protivupalnim lijekovima (NSAID)
- Znakovi povišene upale (C-reaktivni protein i brzina sedimentacije eritrocita)
- Manifestacija psorijaza, upalne bolesti crijeva ili upale oka (uveitis)
Ako ovi kriteriji i dalje ne daju uvjerljivu dijagnozu, može biti korisna magnetna rezonanca (MRI).[15][16] MRI može pokazati upalu sakroilijačnog zgloba.
Liječenje[uredi | uredi izvor]
Ne postoji lijek za AS, iako tretmani i lijekovi mogu smanjiti simptome i bol.
Lijekovi[uredi | uredi izvor]
Glavni tipovi lijekova za ankilozirajući spondilitis su lijekovi protiv bolova i lijekovi koji imaju za cilj zaustavljanje ili usporavanje napredovanja bolesti. Sve ovo ima potencijalno ozbiljne nuspojave. Lijekovi za ublažavanje bolova dolaze u dvije glavne klase:
- Osnova terapije kod svih seronegativnih spondiloartropatija su antiinflamatorni lekovi, koji uključuju NSAIL-e kao što su ibuprofen, fenilbutazon, diklofenak, indometacin, naproksen i COX-2 inhibitor, koji smanjuju upalu i bol. Istraživanje iz 2012. pokazalo je da oni sa AS i povišenim nivoima reaktanata akutne faze imaju najviše koristi od kontinuiranog liječenja NSAIL-ima.[17]
Lijekovi koji se koriste za liječenje progresije bolesti uključuju sljedeće:
- Antireumatski lijekovi koji modificiraju bolest (DMARD) kao što je sulfasalazin mogu se koristiti kod osoba s perifernim artritisom. Za aksijalno zahvatanje, dokazi ne podržavaju sulfasalazin.[18] Ostali DMARDS, kao što je metotreksat, nisu imali dovoljno dokaza za njihov učinak. Općenito, sistemski kortikosteroidi nisu korišteni zbog nedostatka dokaza. Lokalna injekcija kortikosteroida može se koristiti za određene osobe s perifernim artritisom.[19][20]
- Faktor nekroze tumora-alfa, (TNFα) blokatori (antagonisti), kao što su biološki lijekovi etanercept, infliksimab, golimumab i adalimumab, pokazali su dobru kratkoročnu efikasnost u vidu dubokog i trajnog smanjenja svih kliničkih i laboratorijskih mjera aktivnosti bolesti.[21] Trials are ongoing to determine their long-term effectiveness and safety.[22] Glavni nedostatak je trošak. Alternativa može biti noviji, oralno primijenjivi nebiološki apremilast, koji inhibira lučenje TNF-α, ali nedavna studija nije otkrila da je lijek koristan za ankilozantni spondilitis.[23]
- Anti-interleukin-6 inhibitori kao što je tocilizumab, odobreni za liječenje reumatoidnog artritisa,[24] i rituksimab, monoklonsko antitelo protiv CD20, također su u fazi ispitivanja.[25]
- Interleukinski-17A inhibitor secukinumab jest opcija za liječenje aktivnog ankilozirajućeg spondilitisa koji je neadekvatno reagirao na blokatore (TNFα).[26]
Prognoza[uredi | uredi izvor]

Prognoza je povezana sa ozbiljnošću bolesti.[4] AS može varirati od blage do progresivno iscrpljujuće i od medicinski kontrolirane do refraktorne. Neki slučajevi mogu imati vremena aktivne upale praćene periodima remisije, što rezultira minimalnom invalidnošću, dok drugi nikada nemaju vremena remisije i imaju akutnu upalu i bol, što dovodi do značajne onesposobljenosti.[4] Kako bolest napreduje , može uzrokovati okoštavanje pršljenova i slabinskokrstačnog zgloba, što rezultira fuzijom kičme.[27] > Ovo dovodi kičmu u ranjivo stanje jer postaje jedna kost, zbog čega gubi opseg pokreta i dovodi je u opasnost od prijeloma. To ne samo da ograničava pokretljivost, već i smanjuje kvalitet života oboljele osobe. Potpuna fuzija kičmenog stuba može dovesti do smanjenog opsega pokreta i pojačanog bola, kao i potpunog uništenja zgloba što može izazvati potrebu za zamjenu zgloba.[28]
Osteoporoza je česta kod ankilozirajućeg spondilitisa, kako zbog kronične sistemske upale, tako i zbog smanjene pokretljivosti, kao posljedice AS. Tokom dugotrajnog perioda, može doći do osteopenije ili osteoporoze AP kičme, uzrokujući eventualne kompresione frakture i grbu na leđima.[29] Hiperkifoza uzrokovana ankilozirajućim spondilitisom također može dovesti do oštećenja pokretljivosti i ravnoteže, kao i oštećenja perifernog vida, što povećava rizik od padova koji mogu uzrokovati prijelom ionako krhkih pršljenova.[29] Tipski znakovi napredovanja AS su vidljive formacije sindezmofita na rendgenskim snimcima i abnormalne koštane izrasline slične osteofitima koje utiču na kičmu. Kod kompresionih fraktura pršljenova, parestezija je komplikacija zbog upale tkiva koje okružuje živce.
Organi koji su obično zahvaćeni AS, osim aksijalnog kičmenog stuba i drugih zglobova, su srce, pluća, oči, debelo crijevo i bubrezi. Ostale komplikacije su aortna regurgitacija, Ahilov tendinitis, AV blok AV čvora i amiloidoza.[30] Zbog plućne fibroze, rendgenski snimci grudnog koša mogu pokazati apikalnu fibrozu, dok testiranje plućne funkcije može otkriti restriktivni defekt pluća. Vrlo rijetke komplikacije uključuju neurološka stanja kao što je sindrom cauda equina.[30][31]
Epidemiologija[uredi | uredi izvor]
Ankilozirajući spondilitis nađen je kod između 0,1% i 0,8% ljudi. Bolest je najčešća u zemljama Sjeverne Evrope, a najmanje se viđa kod ljudi afro-karipskog porijekla.[4] Iako je omjer bolesti od muškaraca i žena navodno 3:1,[4] mnogi reumatolozi vjeruju da je broj žena sa AS nedovoljno dijagnosticiran, jer ih većina ima tendenciju da doživi blaže slučajeve bolest. Većina ljudi sa AS, uključujući 95% ljudi evropskog porijekla s tom bolešću, ima antigen HLA-B27 [32] i visoke razine imunoglobulina A (IgA) u krvi.[33]
Historija[uredi | uredi izvor]

Ankilozirajući spondilitis ima dugu historiju, a Galen razlikovao ga je od reumatoidnog artritisa još u 2. stoljeću nove ere.[34] Smatralo se da su skeletni dokazi bolesti (okoštavanje zglobova i enteze prvenstveno aksijalnog skeleta, poznato kao "bambusova kičma") pronađeni u skeletnim ostacima 5.000 godina stare egipatske mumije sa dokazima bambusove kičme.[35] However, a subsequent report found that this was not the case.[36]
Anatom i hirurg Realdo Colombo opisao je u čemu je mogla biti bolest 1559,[37] a prvi izvještaj o patološkim promjenama na skeletu koje su moguće povezane s AS objavio je Bernard Connor, 1691.[38] U 1818. Benjamin Brodie postao je prvi ljekar koji je dokumentirao osobu za koju se vjeruje da ima aktivan AS, a koja je također imala popratni iritis.[39]
Reference[uredi | uredi izvor]
- ^ Matteson EL, Woywodt A (novembar 2006). "Eponymophilia in rheumatology". Rheumatology. 45 (11): 1328–30. doi:10.1093/rheumatology/kel259. PMID 16920748.
- ^ a b c d e f g h i j k "Questions and Answers about Ankylosing Spondylitis". NIAMS. juni 2016. Arhivirano s originala, 28. 9. 2016. Pristupljeno 28. 9. 2016.
- ^ "Ankylosing spondylitis". GARD. 9. 2. 2015. Arhivirano s originala, 2. 10. 2016. Pristupljeno 28. 9. 2016.
- ^ a b c d e f g "Ankylosing Spondylitis -Professional reference for Doctors - Patient UK". Patient UK. Arhivirano s originala, 7. 4. 2014. Pristupljeno 26. 5. 2014.
- ^ Longo DL, Fauci AS, Harrison TR, Kasper DL, Hauser SL, Jameson JL, Loscalzo J (2012). Harrison's Principles of Internal Medicine. Vol. 1 (18th izd.). McGraw-Hill. ISBN 978-0-07-163244-7.
|volume=sadrži dodatni tekst (pomoć) - ^ Tansavatdi K (decembar 2020). "Dural Ectasia". Radsource.
- ^ Cantini F, Nannini C, Cassarà E, Kaloudi O, Niccoli L (novembar 2015). "Uveitis in Spondyloarthritis: An Overview". The Journal of Rheumatology. Supplement. 93: 27–9. doi:10.3899/jrheum.150630. PMID 26523051. S2CID 24715271.
- ^ Momeni M, Taylor N, Tehrani M (2011). "Cardiopulmonary manifestations of ankylosing spondylitis". International Journal of Rheumatology. 2011: 728471. doi:10.1155/2011/728471. PMC 3087354. PMID 21547038.
- ^ "Ankylosing Spondylitis – Professional reference for Doctors – Patient UK". Patient UK. Arhivirano s originala, 24. 12. 2013. Pristupljeno 22. 12. 2013.
- ^ Rautenstrauch J, Gause A, Csernok E, Holle J, Gross WL (august 2001). "[Presentation of the Lubeck/Bad Bramstedt Competence Center]". Zeitschrift Fur Rheumatologie. 60 (4): 255–62. doi:10.1007/s003930170050. PMID 11584722. S2CID 43006040.
- ^ "Reference SNP (refSNP) Cluster Report: Rs10440635". Arhivirano s originala, 18. 2. 2017. Pristupljeno 14. 2. 2017.
- ^ Evans DM, Spencer CC, Pointon JJ, Su Z, Harvey D, Kochan G, et al. (juli 2011). "Interaction between ERAP1 and HLA-B27 in ankylosing spondylitis implicates peptide handling in the mechanism for HLA-B27 in disease susceptibility". Nature Genetics. 43 (8): 761–7. doi:10.1038/ng.873. PMC 3640413. PMID 21743469.
- ^ Haroon N (juni 2015). "Ankylosis in ankylosing spondylitis: current concepts". Clinical Rheumatology. 34 (6): 1003–7. doi:10.1007/s10067-015-2956-4. PMID 25935456. S2CID 25930196.
- ^ Boyle LH, Goodall JC, Opat SS, Gaston JS (septembar 2001). "The recognition of HLA-B27 by human CD4(+) T lymphocytes". Journal of Immunology. 167 (5): 2619–24. doi:10.4049/jimmunol.167.5.2619. PMID 11509603.
- ^ a b c Rudwaleit M, van der Heijde D, Landewé R, Listing J, Akkoc N, Brandt J, et al. (juni 2009). "The development of Assessment of SpondyloArthritis international Society classification criteria for axial spondyloarthritis (part II): validation and final selection". Annals of the Rheumatic Diseases (jezik: engleski). 68 (6): 777–83. doi:10.1136/ard.2009.108233. PMID 19297344.
- ^ a b Poddubnyy D, van Tubergen A, Landewé R, Sieper J, van der Heijde D (august 2015). "Development of an ASAS-endorsed recommendation for the early referral of patients with a suspicion of axial spondyloarthritis". Annals of the Rheumatic Diseases. 74 (8): 1483–7. doi:10.1136/annrheumdis-2014-207151. PMID 25990288. S2CID 42585224.
- ^ Kroon F, Landewé R, Dougados M, van der Heijde D (oktobar 2012). "Continuous NSAID use reverts the effects of inflammation on radiographic progression in patients with ankylosing spondylitis". Annals of the Rheumatic Diseases. 71 (10): 1623–9. doi:10.1136/annrheumdis-2012-201370. PMID 22532639.
- ^ Chen J, Lin S, Liu C (novembar 2014). "Sulfasalazine for ankylosing spondylitis". The Cochrane Database of Systematic Reviews. 11 (11): CD004800. doi:10.1002/14651858.CD004800.pub3. PMID 25427435.
- ^ Chen J, Veras MM, Liu C, Lin J (februar 2013). "Methotrexate for ankylosing spondylitis". The Cochrane Database of Systematic Reviews. 2 (2): CD004524. doi:10.1002/14651858.CD004524.pub4. PMID 23450553.
- ^ Braun J, van den Berg R, Baraliakos X, Boehm H, Burgos-Vargas R, Collantes-Estevez E, et al. (juni 2011). "2010 update of the ASAS/EULAR recommendations for the management of ankylosing spondylitis". Annals of the Rheumatic Diseases. 70 (6): 896–904. doi:10.1136/ard.2011.151027. PMC 3086052. PMID 21540199.
- ^ Maxwell LJ, Zochling J, Boonen A, Singh JA, Veras MM, Tanjong Ghogomu E, et al. (april 2015). "TNF-alpha inhibitors for ankylosing spondylitis". The Cochrane Database of Systematic Reviews. 4 (4): CD005468. doi:10.1002/14651858.CD005468.pub2. PMID 25887212.
- ^ Braun J, Sieper J (april 2007). "Ankylosing spondylitis". Lancet. 369 (9570): 1379–1390. doi:10.1016/S0140-6736(07)60635-7. PMID 17448825.
- ^ Cush J. "POSTURE Study: Apremilast Fails in Ankylosing Spondylitis". Rheum Now. Arhivirano s originala, 10. 4. 2017. Pristupljeno 10. 4. 2017.
- ^ Henes JC, Horger M, Guenaydin I, Kanz L, Koetter I (decembar 2010). "Mixed response to tocilizumab for ankylosing spondylitis". Annals of the Rheumatic Diseases. 69 (12): 2217–8. doi:10.1136/ard.2009.126706. PMID 20525837. S2CID 31849478.
- ^ Rodríguez-Escalera C, Fernández-Nebro A (novembar 2008). "The use of rituximab to treat a patient with ankylosing spondylitis and hepatitis B". Rheumatology. 47 (11): 1732–3. doi:10.1093/rheumatology/ken362. PMID 18786966.
- ^ "Secukinumab for active Ankylosing Spondylitis". NICE. Arhivirano s originala, 2. 2. 2017. Pristupljeno 26. 1. 2017.
- ^ Sieper J, Braun J, Rudwaleit M, Boonen A, Zink A (decembar 2002). "Ankylosing spondylitis: an overview". Annals of the Rheumatic Diseases. 61 Suppl 3: iii8-18. doi:10.1136/ard.61.suppl_3.iii8. PMC 1766729. PMID 12381506.
- ^ Bond D (decembar 2013). "Ankylosing spondylitis: diagnosis and management". Nursing Standard. 28 (16–18): 52–9, quiz 60. doi:10.7748/ns2013.12.28.16.52.e7807. PMID 24345154.
- ^ a b Briot K, Roux C (2015). "Inflammation, bone loss and fracture risk in spondyloarthritis". RMD Open. 1 (1): e000052. doi:10.1136/rmdopen-2015-000052. PMC 4613172. PMID 26509065.
- ^ a b Alpert JS (2006). The AHA Clinical Cardiac Consult. Lippincott Williams & Wilkins. ISBN 978-0-7817-6490-2.
- ^ Ahn NU, Ahn UM, Nallamshetty L, Springer BD, Buchowski JM, Funches L, et al. (oktobar 2001). "Cauda equina syndrome in ankylosing spondylitis (the CES-AS syndrome): meta-analysis of outcomes after medical and surgical treatments". Journal of Spinal Disorders. 14 (5): 427–33. doi:10.1097/00002517-200110000-00009. PMID 11586143.
- ^ Goldman L (2011). Goldman's Cecil Medicine (24th izd.). Philadelphia: Elsevier Saunders. str. 607. ISBN 978-1-4377-2788-3.
- ^ Veys EM, van Leare M (novembar 1973). "Serum IgG, IgM, and IgA levels in ankylosing spondylitis". Annals of the Rheumatic Diseases. 32 (6): 493–6. doi:10.1136/ard.32.6.493. PMC 1006157. PMID 4202498.
- ^ Dieppe P (januar 1988). "Did Galen describe rheumatoid arthritis?". Annals of the Rheumatic Diseases. 47 (1): 84–5. doi:10.1136/ard.47.1.84-b. PMC 1003452. PMID 3278697.
- ^ Calin A (april 1985). "Ankylosing spondylitis". Clinics in Rheumatic Diseases. 11 (1): 41–60. doi:10.1016/S0307-742X(21)00588-9. PMID 3158467.
- ^ Saleem SN, Hawass Z (decembar 2014). "Ankylosing spondylitis or diffuse idiopathic skeletal hyperostosis in royal Egyptian mummies of 18th -20th Dynasties? CT and archaeology studies". Arthritis & Rheumatology. 66 (12): 3311–6. doi:10.1002/art.38864. PMID 25329920. S2CID 42296180.
- ^ Benoist M (april 1995). "Pierre Marie. Pioneer investigator in ankylosing spondylitis". Spine. 20 (7): 849–52. doi:10.1097/00007632-199504000-00022. PMID 7701402.
- ^ Blumberg BS (decembar 1958). "Bernard Connor's description of the pathology of ankylosing spondylitis". Arthritis and Rheumatism. 1 (6): 553–63. doi:10.1002/art.1780010609. PMID 13607268.
- ^ Leden I (1994). "Did Bechterew describe the disease which is named after him? A question raised due to the centennial of his primary report". Scandinavian Journal of Rheumatology. 23 (1): 42–5. doi:10.3109/03009749409102134. PMID 8108667.
Vanjski linkovi[uredi | uredi izvor]
- Ankilozirajući spondilitis na Curlie
- Questions and Answers about Ankylosing Spondylitis - US National Institute of Arthritis and Musculoskeletal and Skin Diseases
