Folikulski limfom
| Folikulski limfom | |
|---|---|
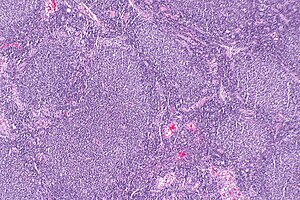 | |
| Mikrografija folikulskog limfoma,sa karakterističnim nednormalnim limfoidnim folikulima koji su dali ime ovom stanju. boja H&E. | |
| Specijalnost | Hematologija i onkologija |
| Frekvencija | 15.000 novih slučajeva svake godine |
Folikulski limfom (FL) je rak koji uključuje određene tipove bijelih krvnih zrnaca poznatih kao limfociti. Rak nastaje nekontroliranom podjelom specifičnih tipova B-ćelija, poznatih kao centrociti i centroblasti. Ove ćelije normalno zauzimaju folikule (čvorićne vrtloge različitih tipova limfocita) u germ-centrima limfoidnog tkiva kao što su limfni čvorovi. Ćelije raka u FL tipski formiraju folikule ili strukture nalik folikulima (vidi susjednu sliku) u tkivima koje napadaju. Ove strukture su obično dominantna histološka karakteristika ovog raka.[1]
Postoji nekoliko sinonimnih i zastarjelih termina za FL kao što su CB/CC limfom (centroblastni i centrocitni limfom), čvorićni limfom,[2] Brill-Symmersova bolest i oznaka podtipa, folikulskii limfom velikih ćelija.[3] U SAD-u i Evropi, ova bolest je drugi najčešći oblik nehodgkinovog limfoma, a premašuje ga samo difuzni veliki B-ćelijski limfom.[4] FL čini 10-20% nehodgkinovih limfoma sa oko 15.000 novih slučajeva svake godine u SAD-u i Evropi.[5] Nedavne studije pokazuju da je FL slično rasprostranjen u Japanu.[6]
FL je širok i izuzetno složen klinički entitet sa širokim spektrom manifestacija[7] koji još nisu u potpunosti sistematizirani.[8] Obično mu prethodi benigni prekancerozni poremećaji u kojima se abnormalni centrociti i/ili centroblasti akumuliraju u limfoidnom tkivu. Oni tada mogu cirkulirati u krvi i uzrokovati asimptomsko stanje koje se naziva in situ limfoidna neoplazija tipa folikulskog limfoma (tj. ISFL). Mali procent ovih slučajeva napreduje u FL.[9] Međutim, najčešće se FL manifestira kao otok limfnih čvorova na vratu, pazuhu i/ili preponama. |Manje često se manifestuje kao rak gastrointestinalnog trakta, karcinom kod djece koji zahvata limfoidno tkivo u području glave i vrata (npr. krajnici),[10] ili jedna ili više masa u nelimfoidnim tkivima kao što su testisi.[11]
FL tipski ima spor tok bolesti koji ostaje u suštini nepromijenjen godinama.[7] Međutim, svake godine 2–3%[12] slučajeva FL napreduju u visoko agresivni oblik koji se često naziva stadij 3B FL, u agresivni difuzni veliki B-ćelijski limfom, ili u drugi tip agresivnog raka B-ćelija. Ovi transformirani folikulski limfomi (t-FL) u suštini su neizlječivi.[5] Međutim, nedavni napredak u liječenju t-FL (npr. dodatak standardnoj hemoterapiji agenasa kao što je rituksimab) poboljšali su ukupno vrijeme preživljavanja. Ovi noviji režimi također mogu odgoditi transformaciju FL u t-FL.[5] Dodatni napredak u razumijevanju FL može dovesti do daljnjih poboljšanja u liječenju bolesti.[12][13]
Patofiziologija[uredi | uredi izvor]
Genomske promjene[uredi | uredi izvor]
Serijska progresija in situ FL do FL i FL do t-FL uključuje akumulaciju sve većeg broja genomskih promjena (tj. hromozomskih abnormalnosti i genskih mutacija) u prekursorima formativnih B-ćelija ovih poremećaja. Čini se da barem neke od ovih promjena uzrokuju pretjeranu ili nedovoljnu ekspresiju genskog proizvoda koji reguliraju podložnost razvoju daljnjih genomskih promjena, da prežive, proliferiraju i/ili da se proširi na druga tkiva. Kao posljedica toga, višestruki klonovi B-ćelija koji pokazuju sve veće genomske promjene i maligna ponašanja naseljavaju poremećeno tkivo. Čini se da nijedna genomska promjena nije odgovorna za razvoj svakog od spektra FL poremećaja. Umjesto toga, interakcije između više genomskih promjena u osnovi ove serijske progresije.[5][12]
In situ folikulskii limfom[uredi | uredi izvor]
In situ folikulski limfom jest nakupljanje monokloskih B-ćelija (tj. ćelija koje potiču od jedne predačke ćelije) u germ-centrima limfoidnog tkiva. Ove ćelije obično nose patološku genomsku abnormalnost, tj. translokaciju između položaja 32 na dugom (tj. "q") kraku ]]hromosom 14|hromosoma 14]] i položaja 21 na q kraku hromosoma 18. Ova translokacija suprotstavlja B-ćelijski limfom 2 (BCL2) gen na hromosomu 18 na poziciji q21.33 blizu lokusa za teški lanac imunoglobulina (IGH@) na hromosomu 14 na poziciji q21. Kao posljedica toga, BCL2 prekomjerno eksprimira svoj proizvod, regulator apoptoze BCL2 (tj. Bcl2). Bcl2 funkcionira da inhibira programiranu ćelijsku smrt čime se produžava preživljavanje ćelija.[14] Smatra se da je pretjerana ekspresija Bcl2 u B-ćelijama ISFL-a kritičan faktor u njihovim patološkm akumulacijama i kasnijoj malignnoj progresiji.[9] Mali broj (npr. 1/100.000) cirkulirajućih jnukleiranih krvnih ćelija koje nose ovu translokaciju t(14:18)q32:q21) nalazi se u 50-67% inače zdravih osoba. Prevalencija ovog nalaza raste s godinama i godinama pušenja duhana. Budući da većina osoba s ovom translokacijom u svojim krvnim ćelijama ne razvija ISFL, translokacija t(14:18)(q32:q21), dok produžava opstanak ćelije, mora biti samo jedan korak u razvoju ISFN. Predlaže se da se ova translokacija dogodi tokom ranog razvoja nezrelih B-ćelija koštane srži (tj. pre-B-ćelija/pro-B-ćelija) nakon čega ove ćelije slobodno cirkuliraju i u rijetkim slučajevima se akumuliraju i sazrijevaju u centrocite i/ili centroblaste u germ-centrima limfoidnih folikula da formiraju ISFL. Mehanizam koji favorizuje ovu lokalizaciju i dalju akumulaciju je nejasan.
Pojedinci sa ISFL napreduju do FL brzinom od 2–3% godišnje tokom najmanje prvih 10 godina nakon dijagnoze.[12] Ova progresija vjerovatno uključuje sticanje genomskih aberacija osim translokacija t(14: 18)q32:q21) u ISFL B-ćelijama. Sumnjive mutacije uključuju one u sljedećim genima:
- EZH2 (kodira polikomb represivni kompleks 2, protein porodice koji uključen je u održavanje transkripcijskog represivnog stanja različitih gena[15] i nalazi se u do 27% FL slučajeva);[9]
- CREBBP (kodira CREB-vezujući protein koji doprinosi aktivaciji različitih gena< ref>EntrezGene 1387</ref>); # TNFSF14 (kodira 14. člana superfamilije faktora nekroze tumora, člana natporodice faktora tumorske nekroze koji može funkcionirati kao kostimulacijski faktor za aktivaciju limfoidnih ćelija [1][16]); i
- KMT2D (kodira histon-lizin N-metiltransferazu 2D, histon-metiltransferazu koja regulira ekspresiju različitih gena.[17]).[18] ISFL također može dobiti brojne varijacije broja kopija (tj. duplikacija i delecija dijela hromosoma zajedno sa bilo kojim od gena koji se u njemu nalaze), koji mogu doprinijeti FL. U svim slučajevima, broj genetičkih abnormalnosti stečenih u B-ćelijama ISFL-a je mnogo manji od onih u FL.[9]
Folikulskii limfom[uredi | uredi izvor]
Genomske promjene pronađene u FL uključuju
- translokaciju t(14:18)(q32:q21.3) (85-90% slučajeva);
- delecije 1p36 (tj. delecije u q kraku hromosoma 1 na poziciji 36, [60-70% slučajeva]) koje dovode do gubitka TNFAIP3 (kodira tumorski faktor nekroze, alfa-inducirani protein 3 koji inhibira aktivaciju NF-κB, blokira ćelijsku smrt zbog apoptoze i reguliše imunske odgovore zasnovane na limfocitima putem aktivnosi svoje ubikvitin-ligaze[19]);
- mutacije u PRDM1 (kodira protein cinkovog prsta PR domena koji promovira sazrijevanje i proliferaciju B-ćelija);[20] i
- iste mutacije u ISFL uključujući KMT2D (85-90% slučajeva), CREEBP (40-65% slučajeva), BCL2 (40-65% slučajeva) i EZH2 (20-30% slučajeva), kao i druge mutacije kao što su one u genu koji modificira histon HIST1H1E (20-30% slučajeva), RRAGC gen (~17% slučajeva) koji reguliše ćelijski rast, preživljavanje, smrt i proliferaciju,[21] i, u ≤15% slučajeva slučajeva, nekoliko drugih gena uključujući MEF2B, STAT6, EP300, ARID1A, SLC22A2, CARD11, FOXO1, [ [GNA12]], B2M (tj. gen za beta-2 mikroglobulin) i SGK1. Osim translokacije t(14:18)(q32:q21.3) i EZH2 mutacija koje dovode do poboljšanja ekspresije i funkcije njihovih proizvoda, genetićke promjene općenito dovode do gubitka u proizvodnji ili funkciju citiranih genskih proizvoda. Međutim, tačne uloge, ako ih ima, ovih genomskih abnormalnosti u promoviranju progresije ISFL do FL su nejasne.[22]
Prezentacija[uredi | uredi izvor]
In situ folikulski limfom[uredi | uredi izvor]
FL obično prethodi, ali neuobičajeno napreduje do ISFL, asimptomskog poremećaja koji se obično otkriva u tkivima na kojima se radi biopsija iz drugih razloga. FL limfom se može dijagnosticirati u neuobičajenim slučajevima u kojima se kod osoba s ISFL otkrije da imaju FL na kontrolnim pregledima.[9] Slično, osobe sa >1/10.000 cirkulirajućih limfocita koji sadrže translokacije t(14: 18)q32:q21) su pod povećanim, ali još uvijek malim rizikom od razvoja FL i dijagnozom da imaju FL na kontrolnim pregledima.[10]
Folikulski limfom[uredi | uredi izvor]
FL se obično manifestira kao inače asimptomsko povećanje limfnih čvorova na vratu, pazuhu, preponama,[13] femoralni kanal,[23] ili druge lokacije kod osoba (srednja starost 65) bez poznate historije ISFL-a ili abnormalnog broja cirkulišućih t(14:18)q32:q21-sadržavajućih limfocita.[13] Ova povećanja su možda bila prisutna mjesecima do godinama i za to vrijeme se povećavao i smanjivao u veličini.[8] Manje često, FL se manifestira kao vančvorićne mase na koži, štitnoj žlijezdi, pljuvačnim žlijezdama, dojkama, sjemenicima.[11] slezeni|, jetri,[23] i/ili plućima.[4] Bez obzira na oblik prezentacije, FL je obično (~80% slučajeva[8]) u uznapredovaloj fazi dijagnoze na što ukazuje zahvaćenost koštane srži (50%[13] do 70%[8] slučajeva), više limfnih čvorova u različitim dijelovima tijela,[9] i/ili drugih tkiva.[11] Manjina (<33%)[8] pacijenata sa FL prisutnim sa B-simptomima , tj. ponavljajuće neobjašnjive groznice, ponavljajuće noćno znojenje, i/ili gubitak težine ≥10% u posljednjih šest mjeseci.[5] Općenito, bolest ima indolentan i dugotrajan tok sa srednjim očekivanim životnim vijekom od 15–20 godina: veliki postotak pacijenata umire od drugih uzroka osim od bolesti FL.[5] Međutim, svake godine, uključujući rane godine nakon dijagnoze, oko 2–3% slučajeva FL transformira se u t-FL;[12] Medijana preživljavanja bila je ~4,5 godina nakon pojave ove transformacije.[5] Postoje manje uobičajeni podtipovi FL koji se razlikuju ne samo po svojoj prezentaciji već i po histopatološkim posljedicama, genetičkim abnormalnostima i toku. Ovi podtipovi, koji su sada (primarni FL gastrointestinalnog trakta) ili bi se mogli u budućnosti (pedijatrijski tip FL) smatrati karakterističnim bolestima.
Dijagnoza[uredi | uredi izvor]

Dijagnoza FL zavisi od pregleda zahvaćenih tkiva na histološke, imunološke i hromozomske abnormalnosti koje ukazuju na bolest. FL obično uključuje uvećane limfne čvorove naseljene abnormalnim folikulama (vidi susjednu sliku) koji kada se histološki pregledaju sadrže mješavinu centrocita ili centroblasta, okružene nemalignim ćelijama, uglavnom T-ćelijama . Centrociti, koji tipski brojčano nadmašuju centroblaste, su mali do srednje veliki limfociti B-ćelija koji karakteristično pokazuju cijepanje jedra; centropblasti su veći limfociti B-ćelija bez cijepanih jedara.[11] Rijetki slučajevi FL mogu imati lezije koje sadrže infiltracije tkiva kojima dominiraju B-ćelije sa karakteristikama ćelije prekursora (tj. "blasta"), monociti ili maligne ćelije plašta kao što su one koje se nalaze u limfomu ćelija plašta.[1] Imunohemijska analize otkrivaju da ove ćelije općenito eksprimiraju površinske markere B-ćelija uključujući CD10 (60% slučajeva), CD20, CD19, CD22 i CD79, ali ne i CD5], CD11c ili CD23 proteine ćelijske površine;[4] genomske analize otkrivaju da ove ćelije sadrže translokacije t(14:18)(q32:q21 .3) (85-90% slučajeva), delecije 1p36 (60-70% slučajeva) i sa daleko manjom učestalošću ostale genomske abnormalnosti navedene u gornjim odeljcima. Nijedan od ovih proteinskih markera ili genomskih abnormalnosti nije dijagnostički za FL, npr. translokacija t(14:18)(q32:q21.3) nalazi se u 30% difuznih velikih B-ćelijskih limfoma i u malom broju reaktivnih benignih limfnih čvorova. Umjesto toga, dijagnoza se postavlja kombinacijom histoloških, imunoloških i genomskih abnormalnosti.[4] Prema kriterijima Svjetske zdravstvene organizacije (WHO), razlike u mikroskopski određenoj morfologiji ovih tkiva se mogu koristiti za dijagnozu i kategorizaciju FL u sljedeća tri stepena sa stepenom 3 koji ima A i B podtipove:[24]

*Centrocite su male do srednje veličine sa uglom, izduženom, cijepanom ili uvrnutom jezgrom.< br> *Centroblasti su veće ćelije koje sadrže vezikularne jezgre sa jednom do tri bazofilne jezgre koje se nalaze na nuklearnoj membrani. :Folikulske dendritske ćelije imaju okrugla jedra, centralno locirana, blagi i dispergovani hromatin i spljoštenost susjedne jedarne membrane
:
- Stepen 1: folikule imaju < 5 centroblasta po polju velike snage (hpf).
- Stepen 2: folikule imaju 6 do 15 centroblasta po hpf.
- Stepen 3: folikule imaju >15 centroblasta po hpf.
- Stepwn 3A: stepen 3 u kojem folikule sadrže pretežno centrocite.
- Stepen 3B: stepen 3 u kojem se folikule gotovo u potpunosti sastoje od centroblasta.
Ocene 1 i 2 se smatraju FL niskog stepena; Stepen 3A se obično takođe smatra niskim stepenom FL iako su ga neke studije smatrale visokim stepenom FL; i stepen 3B se smatra veoma agresivnim FL u t-FL kategoriji. Ocene 1 i 2 se smatraju FL niskog stepena; Stepen 3A se obično takođe smatra niskim stepenom FL iako su ga neke studije smatrale visokim stepenom FLi stepen 3B se smatra vrlo agresivnim FL u t-FL kategoriji.[8]
Liječenje i prognoza[uredi | uredi izvor]
FL je tipski spororastući limfom s ukupnim srednjim očekivanim životnim vijekom za liječene pacijente od 10–15 godina sa mnogim slučajevima rasta i smanjivanja veličine lezija i rijetkim slučajevima spontanog popuštanja. Ova razmatranja favoriziraju korištenje opservacije umjesto intervencije kod pacijenata čiji određeni oblik FL ima povoljnu prognozu ili koji su netolerantni na agresivne tretmane.[4] Međutim, većina slučajeva FL ima nepovoljniju prognozu u nekom stadiju bolesti i stoga će zahtijevati intervenciju. Malo je konsenzusa u pogledu smjernica koje treba koristiti za definiranje prognoze i liječenja FL na njenoj prezentaciji ili tokom njenog toka. Korišteni indikatori za ovo uključuju:
- histologiju,
- podtip,
- predviđenu indolentnost i potencijal za transformaciju i
- stepen napredovanja bolesti, mjeren kliničkim pregledima, biopsijom koštane srži za određivanje njene zahvaćenosti i iPET/CT, snimanjem grudnog koša, trbuha, karlice i svih područja izvan ovih regija ako fizički pregled ukazuje na uključenost.[25]
Također pogledajte[uredi | uredi izvor]
Reference[uredi | uredi izvor]
- ^ a b c Xerri L, Dirnhofer S, Quintanilla-Martinez L, Sander B, Chan JK, Campo E, et al. (February 2016). "The heterogeneity of follicular lymphomas: from early development to transformation". Virchows Archiv. 468 (2): 127–39. doi:10.1007/s00428-015-1864-y. PMID 26481245. S2CID 2978889.
- ^ "follicular lymphoma" na Dorland's Medical Dictionary
- ^ Large-Cell Lymphoma, Follicular na US National Library of Medicine Medical Subject Headings (MeSH)
- ^ a b c d e Dada R (June 2019). "Diagnosis and management of follicular lymphoma: A comprehensive review". European Journal of Haematology. 103 (3): 152–163. doi:10.1111/ejh.13271. PMID 31270855.
- ^ a b c d e f g Fischer T, Zing NP, Chiattone CS, Federico M, Luminari S (January 2018). "Transformed follicular lymphoma". Annals of Hematology. 97 (1): 17–29. doi:10.1007/s00277-017-3151-2. hdl:11380/1152780. PMID 29043381. S2CID 11524500.
- ^ Yoshino T, Takata K, Tanaka T, Sato Y, Tari A, Okada H (December 2018). "Recent progress in follicular lymphoma in Japan and characteristics of the duodenal type". Pathology International. 68 (12): 665–676. doi:10.1111/pin.12733. PMID 30456840. S2CID 53871784.
- ^ a b Lynch RC, Gratzinger D, Advani RH (July 2017). "Clinical Impact of the 2016 Update to the WHO Lymphoma Classification". Current Treatment Options in Oncology. 18 (7): 45. doi:10.1007/s11864-017-0483-z. PMID 28670664. S2CID 4415738.
- ^ a b c d e f Boughan KM, Caimi PF (May 2019). "Follicular Lymphoma: Diagnostic and Prognostic Considerations in Initial Treatment Approach". Current Oncology Reports. 21 (7): 63. doi:10.1007/s11912-019-0808-0. PMID 31119485. S2CID 162181232.
- ^ a b c d e f Oishi N, Montes-Moreno S, Feldman AL (January 2018). "In situ neoplasia in lymph node pathology". Seminars in Diagnostic Pathology. 35 (1): 76–83. doi:10.1053/j.semdp.2017.11.001. PMID 29129357.
- ^ a b Swerdlow SH, Campo E, Pileri SA, Harris NL, Stein H, Siebert R, Advani R, Ghielmini M, Salles GA, Zelenetz AD, Jaffe ES (May 2016). "The 2016 revision of the World Health Organization classification of lymphoid neoplasms". Blood. 127 (20): 2375–90. doi:10.1182/blood-2016-01-643569. PMC 4874220. PMID 26980727.
- ^ a b c d Takata K, Miyata-Takata T, Sato Y, Yoshino T (2014). "Pathology of follicular lymphoma". Journal of Clinical and Experimental Hematopathology. 54 (1): 3–9. doi:10.3960/jslrt.54.3. PMID 24942941.
- ^ a b c d e Link BK (March 2018). "Transformation of follicular lymphoma - Why does it happen and can it be prevented?". Best Practice & Research. Clinical Haematology. 31 (1): 49–56. doi:10.1016/j.beha.2017.10.005. PMID 29452666.
- ^ a b c d Sorigue M, Sancho JM (February 2018). "Current prognostic and predictive factors in follicular lymphoma". Annals of Hematology. 97 (2): 209–227. doi:10.1007/s00277-017-3154-z. PMID 29032510. S2CID 27602442.
- ^ EntrezGene 596
- ^ EntrezGene 2146
- ^ EntrezGene 8740
- ^ EntrezGene 8085
- ^ Carbone A, Gloghini A (March 2014). "Emerging issues after the recognition of in situ follicular lymphoma". Leukemia & Lymphoma. 55 (3): 482–90. doi:10.3109/10428194.2013.807926. PMID 23713483. S2CID 39451928.
- ^ EntrezGene 7128
- ^ EntrezGene 639
- ^ EntrezGene 64121
- ^ Gascoyne RD, Nadel B, Pasqualucci L, Fitzgibbon J, Payton JE, Melnick A, et al. (December 2017). "Follicular lymphoma: State-of-the-art ICML workshop in Lugano 2015". Hematological Oncology. 35 (4): 397–407. doi:10.1002/hon.2411. PMID 28378425. S2CID 23980925.
- ^ a b Bargetzi M, Baumann R, Cogliatti S, Dietrich PY, Duchosal M, Goede J, Hitz F, Konermann C, Lohri A, Mey U, Novak U, Papachristofilou A, Stenner F, Taverna C, Zander T, Renner C (2018). "Diagnosis and treatment of follicular lymphoma: an update". Swiss Medical Weekly. 148: w14635. doi:10.4414/smw.2018.14635. PMID 30044476.
- ^ Weissmann D. "Follicular Lymphomas". University of Medicine and Dentistry of New Jersey. Arhivirano s originala, 4. 3. 2016. Pristupljeno 2008-07-26.
- ^ Sorigue M, Sancho JM (May 2019). "Recent landmark studies in follicular lymphoma". Blood Reviews. 35: 68–80. doi:10.1016/j.blre.2019.03.006. PMID 30928169.
SAKK rituximab - Google Search https://www.google.com/webhp?sourceid=chrome-instant&ion=1&espv=2&ie=UTF-8#safe=off&q=SAKK+rituximab
sakk.ch/fileadmin/customer/Open_section/About_SAKK/Media/MM_ASH_SAKK_35_10_141209_EN.pdf http://sakk.ch/fileadmin/customer/Open_section/About_SAKK/Media/MM_ASH_SAKK_35_10_141209_EN.pdf[mrtav link]
Vanjski linkovi[uredi | uredi izvor]
- Follicular large cell lymphoma entry in the public domain NCI Dictionary of Cancer Terms
- ^ a b Martinelli G, Schmitz SF, Utiger U, Cerny T, Hess U, Bassi S, Okkinga E, Stupp R, Stahel R, Heizmann M, Vorobiof D, Lohri A, Dietrich PY, Zucca E, Ghielmini M (October 2010). "Long-term follow-up of patients with follicular lymphoma receiving single-agent rituximab at two different schedules in trial SAKK 35/98". Journal of Clinical Oncology. 28 (29): 4480–4. doi:10.1200/JCO.2010.28.4786. PMID 20697092.
- ^ Barzenje DA, Cvancarova Småstuen M, Liestøl K, Fosså A, Delabie J, Kolstad A, Holte H (2015). "Radiotherapy Compared to Other Strategies in the Treatment of Stage I/II Follicular Lymphoma: A Study of 404 Patients with a Median Follow-Up of 15 Years". PLOS One. 10 (7): e0131158. doi:10.1371/journal.pone.0131158. PMC 4492987. PMID 26147646.
- ^ Epperla N, Fenske TS, Hari PN, Hamadani M (September 2015). "Recent advances in post autologous transplantation maintenance therapies in B-cell non-Hodgkin lymphomas". World Journal of Transplantation. 5 (3): 81–8. doi:10.5500/wjt.v5.i3.81. PMC 4580930. PMID 26421260.
- ^ Fowler NH (September 2011). "Role of maintenance rituximab (rituxan) therapy in the treatment of follicular lymphoma". P & T: A Peer-Reviewed Journal for Formulary Management. 36 (9): 590–8. PMC 3278141. PMID 22346327.
- ^ Ghielmini M, Rufibach K, Salles G, Leoncini-Franscini L, Léger-Falandry C, Cogliatti S, et al. (October 2005). "Single agent rituximab in patients with follicular or mantle cell lymphoma: clinical and biological factors that are predictive of response and event-free survival as well as the effect of rituximab on the immune system: a study of the Swiss Group for Clinical Cancer Research (SAKK)". Annals of Oncology. 16 (10): 1675–82. doi:10.1093/annonc/mdi320. PMID 16030029.
- ^ Helwick C (February 15, 2014). "ASH Studies Confirm Benefit of Rituximab Maintenance in Follicular Lymphoma". The ASCO Post.
- ^ Taverna CJ, et al. : Abstract 508 http://www.researchtopractice.com/5MJCASH2014/3/3.
Slides from a presentation at ASH 2013 and transcribed comments from a recent interview with Andrew M Evens, DO, MSc (2/12/14)
Zanemaren tekst "Rituximab maintenance treatment for a maximum of 5 years in follicular lymphoma: Results of the randomized Phase III trial SAKK 35/03" (pomoć); Zanemaren tekst "journal Proc ASH 2013" (pomoć); journal zahtijeva|journal=(pomoć); Parametar|title=nedostaje ili je prazan (pomoć)
