Akutna mijeloidna leukemija
| Akutna mijeloidna leukemija (Akutna mijelogena leukemija) (Akutna nelimfocitna leukemija; ANLL) (Akutna mijeloblastna leukemija) (Akutna granulocitna leukemija)  | |
|---|---|
| Klasifikacija i vanjski resursi | |
| ICD-10 | C92.0 |
| ICD-9 | 205.0 |
| ICD-O: | M9861/3 |
| OMIM | 602439 |
| DiseasesDB | 203 |
| MedlinePlus | 000542 |
| eMedicine | med/34 |
| MeSH | [http://www.nlm.nih.gov/cgi/mesh/2010/MB_cgi?field=uid&term=D015470
|
Akutna mijeloidna leukemija (AML) jest kancer mijeloidne linije krvnih ćelija, karakteriziran brzim rastom abnormalnih ćelija koje nakupljaju se u koštanoj srži i krvi i ometaju normalnu proizvodnju krvnih ćelija. Simptomi mogu uključivati osjećaj umora, kratak dah, lahke modrice i krvarenje, te povećan rizik od infekcija.[1] Kao akutna leukemija, AML brzo napreduje i obično je smrtonosna u roku od nekoliko sedmica ili mjeseci ako se ne liječi.
Uzrok i dijagnoza[uredi | uredi izvor]
Faktori rizika uključuju pušenje, prethodne hemoterapije ili radioterapiju, mijelodisplastni sindrom i izloženost hemikaliji benzen. Osnovni mehanizam uključuje zamjenu normalne koštane srži leukemijskim ćelijama, što rezultira padom broja crvenih krvnih zrnaca, trombocitopenijom i normalnim bijelim krvnim zrncima. Dijagnoza se općenito temelji na aspiraciji koštane srži i specifičnim krvnim pretragama. AML ima nekoliko podtipova za koje tretmani i ishodi mogu varirati.
Liječenje[uredi | uredi izvor]
Liječenje AML-a prve linije obično je hemoterapija, s ciljem izazivanja remisije, radioterapija ili transplantacija matičnih ćelija. Specifične genetičke mutacije prisutne u ćelijama raka mogu voditi terapiju , kao i odrediti prognozu koliko dugo će ta osoba preživjeti.
Znaci i simptomi[uredi | uredi izvor]

Većina znakova i simptoma AML-a uzrokovana je istiskivanjem prostora za razvoj normalnih krvnih ćelija u koštanoj srži.[2] Nedostatak normalne proizvodnje bijelih krvnih ćelijaa čini ljude osjetljivijima na infekcije.[3] Nizak broj crvenih krvnih zrnaca (anemija) može uzrokovati umor, bljedilo, otežano disanje i lupanje srca. Nedostatak trombocita može dovesti do lahkih modrica, krvarenja iz nosa (epistaksa), malih krvnih sudova na koži (petehije) ili desni ili krvarenja od manje ozljede. Drugi simptomi mogu uključivati groznicu, umor) gori od onoga što se može pripisati samo anemiji, gubitak težine i gubitak apetita.
Može se javiti povećanje slezene, ali je tipski blago i asimptomsko. Oticanje limfnih čvorova je rijetko kod većine tipova AML -a, osim za AMML. Koža može biti zahvaćena u obliku leukemia cutis; Sweetovog sindroma ili nespecifični nalazi ravnih lezija (makula), povišene lezije papule), pioderma gangrenosum i vaskulitis.
Neki ljudi sa AML-om mogu osjetiti oticanje desni, zbog infiltracije leukemijsih ćelija u tkivo. Moguća je ali rjeđa uključenost drugih dijelova tijela, poput gastrointestinalnog i dišnog trakta. Jedno područje koje ima posebnu važnost za liječenje je postoji li zahvaćenost moždanih ovojnica u centralnom nervnoom sistemu.
Faktori rizika[uredi | uredi izvor]
Većina slučajeva SPN nema izloženost identificiranim faktorima rizika.[4]{[5] S tim u vezi, identifikovani su brojni faktori rizika za razvoj AML-a . To uključuje druge poremećaje krvi, hemijske izloženosti, ionizirajuće zračenje i genetičke faktore rizika. Tamo gdje je poznato definirano izlaganje prošloj hemoterapiji, radioterapiji, toksinu ili hematološkom malignomu, to se naziva sekundarna AML.
Genetika[uredi | uredi izvor]
Većina slučajeva AML nastaje spontano, ali postoje i neke mutacije povezane s povećanim rizikom. [5] Nekoliko urođenih stanja povećava rizik od leukemije; najčešći je Downov sindrom, s drugim rjeđim stanjima uključujući Fankonijevu anemiju, Bloomov sindrom i ataksiju-telangiektaziju (svi karakterizirani problemima s popravkom DNK) i Kostmannov sindrom.[6]
Dijagnoza[uredi | uredi izvor]

Potpuna krvna slika, sa analizama krvi, jedan je od početnih koraka u dijagnostici AML-a. Može otkriti i višak [[leukocit|bijelih krvnih zrnaca (leukocitoza) ili smanjenje (leukopenija), i nizak broj crvenih krvnih zrnaca]] (anemija) i nizak broj trombocita (trombocitopenija). [7]Krvni razmaz može pokazati leukemijske ćelije blasta.[7] Uključivanja unutar ćelija zvanih Auerovi štapići, kada se vide, čine dijagnozu vrlo vjerojatnom.[7] Za konačnu dijagnozu potrebna je aspiracija koštane srži i biopsija.[8]
Koštana srž se pregledava pod svjetlosnom mikroskopijom, kao i protočna citometrija, kako bi se dijagnosticirala prisutnost leukemije i AML razlikovala od drugih tipova leukemije (npr. akutna limfoblastna leukemija) i pružiti informacije o tome koliko su zahvaćene ćelije zrele ili nezrele koje mogu pomoći u klasifikaciji podtipa bolesti.[8] Uzorak srži ili krvi obično se također testira i na hromosomske abnormalnosti pomoću rutinska citogenetičke pretrage ili fluorescentnom hibridizacijom in situ. Genetičke studije se također mogu izvesti radi traženja specifičnih mutacija u genima kao što su FLT3 , nukleofosmin i KIT , što može uticati na ishod bolest.[9]
Citohemijsko obojenja na razmazima krvi i koštane srži korisna su za razlikovanje AML-a od ALL-a i za potklasifikaciju AML-a. Kombinacija mijeloperoksidaze ili sudanske crne boje i nespecifične esterazne mrlje pružit će željene informacije u većini slučajeva. Reakcije sa mijeloperoksidazo, ili sudanskom crnom su najkorisnije za utvrđivanje identiteta AML i njegovo razlikovanje od ALL. Nespecifična esterazna mrlja koristi se za identifikaciju monocitne komponente u AML-ima i za razlikovanje slabo diferencirane monoblastne leukemije od ALL.[10]
Patofiziologija[uredi | uredi izvor]

Maligna ćelija u AML je mijeloblast. U normalnom razvoju krvnih ćelija (hematopoezi), mijeloblast je nezreli prekursor mijeloidnih bijelih krvnih zrnaca; normalni mijeloblast sazrijet će u bijela krvna zrnca kao što su eozinofili, bazofili, neutrofili ili monociti. U AML-u, međutim, jedan mijeloblast akumulira genetičke promjene koje zaustavljaju sazrijevanje, povećavaju njegovu proliferaciju i štite od programirane ćelijske smrti (apoptoze).[8] Mnogo raznolikosti i heterogenosti AML-a je zato što se leukemijska transformacija može dogoditi na više različitih koraka na putu diferencijacije.[8] Genetičke abnormalnosti ili stadij u kojem je diferencijacija zaustavljena dio modernih klasifikacionih sistema.[11]
Specifične citogenetičke abnormalnosti mogu se naći kod mnogih ljudi sa AML; tipovi hromosomskih abnormalnosti često imaju prognostičku važnost.[11] Hromosomska translokacije kodiraju abnormalne fuzijske proteine , obično transkripcijske faktore čija promijenjena svojstva mogu uzrokovati "zaustavljanje diferencijacije".[12] Naprimjer, u APL-u, t (15; 17) translokacija proizvodi PML-RARA fuzijski protein koji se veže za retinoinsku kiselinu, receptorski element u promotorima nekoliko mijeloidnih specifičnih gena i inhibira mijeloidnu diferencijaciju.[13]
Prognoza[uredi | uredi izvor]
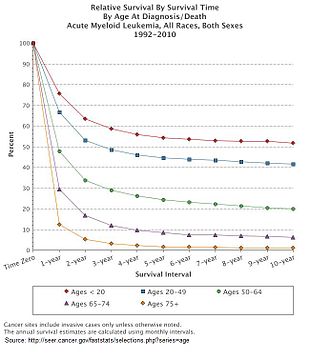

Više faktora utiče na prognozu AML -a, uključujući prisutnost specifičnih mutacija i osobu s godinama AML-a. U Sjedinjenim Državama između 2011. i 2016. godine, medijana preživljavanja osobe sa AML -om bila je 8,5 mjeseci, pri čemu je petogodišnje preživljavanje iznosilo 24%. Ovo opada s godinama, a lošija prognoza povezana je za starije od 65 godina, a najlošija prognoza za one od 75 do 84 godine.
Od 2001. godine stope izlječenja u kliničkim ispitivanjima kretale su se od 20 do 45%;[14][15] iako klinička ispitivanja često uključuju samo mlađe osobe i one sposobne podnijeti agresivne terapije. Ukupna stopa izliječenja za sve osobe sa AML -om (uključujući starije osobe i one koje ne podnose agresivnu terapiju) vjerovatno je niža. Stope izlječenja za APL mogu biti i do 98%.[16]
Relaps je uobičajen, a prognoza je različita. Mnoge od najvećih bolnica za rak imaju pristup kliničkim ispitivanjima koja se mogu koristiti u refraktornoj ili recidivirajućoj bolesti. Drugi metod koji se sve bolje razvija je transplantacija matičnih ćelija ili koštane srži. Transplantacije se često mogu koristiti kao šansa za izlječenje kod pacijenata koji imaju citogenetičku osnovu visokog rizika ili kod onih koji su recidivirali. Iako postoje dva glavna tiša transplantacija (alogene i autologne), pacijenti s AML-om imaju veću vjerovatnoću da će se podvrgnuti alogenskim transplantacijama zbog kompromitirane koštane srži i ćelijske prirode njihove bolesti.
Epidemiologija[uredi | uredi izvor]
AML je relativno rijedak rak. Godine u Sjedinjenim Državama bilo je 19.950 novih slučajeva 2016.[17] AML čini 1,2% svih smrtnih slučajeva od raka u Sjedinjenim Državama.[5]
T Učestalost AML -a raste s godinama i varira od zemlje do zemlje.[18] Prosečna starost pri dijagnozi AML-e varira između 63 i 71 godine u UK, Kanadi, Australiji i Švedskoj, u poređenju sa 40 - 45 godina u Indiji, Brazilu i Alžiru.
AML čini oko 90% svih akutnih leukemija kod odraslih, ali je rijetka kod djece.[19] Stopa „AML-e povezane s terapijom“ (to jest AML-e uzrokovane prethodnom hemoterapijom) raste; bolesti povezane s terapijom čine oko 10–20% svih slučajeva AML-e.[20] AML-a je nešto češća kod muškaraca, s omjerom muškaraca i žena od 1,3: 1.[21] Učestalost se također razlikuje po etničkoj pripadnosti, pri čemu su kavkazoidi imali veću zabilježenu incidenciju, a najmanju zabilježenu incidencu imali su stanovnici Pacifičkih otoka i domaći Alaksani. AML-a je nešto češća kod muškaraca, koji imavu 1,2 - 1,6 puta vću vjerovatnoću da će imatiti AML-u tokom svog života.
AML čini 34% svih slučajeva leukemije u Velikoj Britaniji, a oko 2.900 ljudi je dijagnosticirano u 2011..[22]
Reference[uredi | uredi izvor]
- ^ "Adult Acute Myeloid Leukemia Treatment". National Cancer Institute (jezik: engleski). 6. 3. 2017. Pristupljeno 19. 12. 2017.
- ^ Hoffbrand, A. V.; P. A. H. Moss (2016). "13. Acute myeloid leukaemia". Hoffbrand's essential haematology (Seventh izd.). Chichester, West Sussex. str. 148–149. ISBN 978-1-118-40867-4. OCLC 909538759.
- ^ Kenneth Kaushansky; Marshall A. Lichtman; Josef T. Prchal; Marcel Levi; Linda J. Burns; David C. Linch, ured. (2021). "Acute myelogenous leukaemia". Williams hematology (Tenth izd.). New York: McGraw Hill. ISBN 978-1-260-46413-9. OCLC 1176325543.
- ^ Khwaja, Asim; Bjorkholm, Magnus; Gale, Rosemary E.; Levine, Ross L.; Jordan, Craig T.; Ehninger, Gerhard; Bloomfield, Clara D.; Estey, Eli; Burnett, Alan; Cornelissen, Jan J.; Scheinberg, David A. (22. 12. 2016). "Acute myeloid leukaemia". Nature Reviews Disease Primers (jezik: engleski). 2 (1): 16010. doi:10.1038/nrdp.2016.10. ISSN 2056-676X. PMID 27159408. S2CID 4028327.
- ^ a b c Harrison's 2018, str. 739.
- ^ Harrison's 2018, str. 740.
- ^ a b c Harrison's 2018, str. 743.
- ^ a b c d Hoffbrand's 2016, str. 146–7.
- ^ Baldus CD, Mrózek K, Marcucci G, Bloomfield CD (juni 2007). "Clinical outcome of de novo acute myeloid leukaemia patients with normal cytogenetics is affected by molecular genetic alterations: a concise review". British Journal of Haematology. 137 (5): 387–400. doi:10.1111/j.1365-2141.2007.06566.x. PMID 17488484. S2CID 30419482.
- ^ Vardiman JW, Harris NL, Brunning RD (oktobar 2002). "The World Health Organization (WHO) classification of the myeloid neoplasms". Blood. 100 (7): 2292–302. doi:10.1182/blood-2002-04-1199. PMID 12239137. S2CID 9413654.
- ^ a b Harrison's 2018, str. 742.
- ^ Greer JP, Foerster J, Lukens JN, Rogers GM, Paraskevas F, Glader BE, ured. (2004). Wintrobe's Clinical Hematology (11th izd.). Philadelphia: Lippincott, Williams, and Wilkins. str. 2045–2062. ISBN 978-0-7817-3650-3.
- ^ Harrison's 2018, str. 741.
- ^ Cassileth PA, Harrington DP, Appelbaum FR, et al. (decembar 1998). "Chemotherapy compared with autologous or allogeneic bone marrow transplantation in the management of acute myeloid leukemia in first remission". The New England Journal of Medicine. 339 (23): 1649–56. doi:10.1056/NEJM199812033392301. PMID 9834301.
- ^ Matthews JP, Bishop JF, Young GA, et al. (juni 2001). "Patterns of failure with increasing intensification of induction chemotherapy for acute myeloid leukaemia". British Journal of Haematology. 113 (3): 727–36. doi:10.1046/j.1365-2141.2001.02756.x. PMID 11380464. S2CID 34233226.
- ^ Sanz MA, Lo Coco F, Martín G, et al. (august 2000). "Definition of relapse risk and role of nonanthracycline drugs for consolidation in patients with acute promyelocytic leukemia: a joint study of the PETHEMA and GIMEMA cooperative groups". Blood. 96 (4): 1247–53. PMID 10942364. Arhivirano s originala, 27. 5. 2010. Pristupljeno 17. 3. 2008.
- ^ Jameson, J.; Fauci, Anthony; Kasper, Dennis; Hauser, Stephen; Longo, Dan; Loscalzo, Joseph (2018). Harrison's Principles of Internal Medicine (20 izd.). McGraw-Hill Professional. ISBN 9781259644030.
- ^ Shallis, Rory M.; Wang, Rong; Davidoff, Amy; Ma, Xiaomei; Zeidan, Amer M. (juli 2019). "Epidemiology of acute myeloid leukemia: Recent progress and enduring challenges". Blood Reviews (jezik: engleski). 36: 70–87. doi:10.1016/j.blre.2019.04.005. PMID 31101526.
- ^ Jemal A, Thomas A, Murray T, Thun M (2002). "Cancer statistics, 2002". Ca. 52 (1): 23–47. doi:10.3322/canjclin.52.1.23. PMID 11814064. S2CID 5659023.
- ^ Leone G, Mele L, Pulsoni A, Equitani F, Pagano L (oktobar 1999). "The incidence of secondary leukemias". Haematologica. 84 (10): 937–45. PMID 10509043. Arhivirano s originala, 2. 10. 2011. Pristupljeno 13. 10. 2021.
- ^ Greenlee RT, Hill-Harmon MB, Murray T, Thun M (2001). "Cancer statistics, 2001". Ca. 51 (1): 15–36. doi:10.3322/canjclin.51.1.15. PMID 11577478. S2CID 22441565.
- ^ "Acute myeloid leukaemia (AML) statistics". Cancer Research UK. Pristupljeno 27. 10. 2014.
