T-pomoćna ćelija
T-pomoćne ćelije (Th ćelije), također poznate kao CD4+ ćelije ili CD4-pozitivne ćelije, su tip T-ćelija koje imaju važnu ulogu u prilagodljivom imunskom sistemu. Potpomažu aktivnost drugih imunskih ćelija oslobađanjem citokina. Smatraju se bitnim u B-ćelijskim promjena klase antijela, kršenju unakrsne tolerancije u dendritskim ćelijama, u aktivaciji i rastu citotoksičnih T-ćelija, i u maksimiziranju baktericid neaktivnosti fagocita kao što su makrofagi i neutrofili. CD4+ ćelije su zrele Th ćelije koje eksprimiraju površinski protein CD4. Genetičke varijacije u regulatornim elementima koje eksprimiraju CD4+ ćelije određuju osjetljivost na široku klasu autoimunskih bolesti[1]
Struktura i funkcija[uredi | uredi izvor]

Th ćelije sadrže i oslobađaju citokine, kako bi pomogli drugim imunskim ćelijama. Citokini su mali proteinski medijatori koji mijenjaju ponašanje ciljnih ćelija koje eksprimiraju receptore za te citokine. Ove ćelije pomažu u polarizaciji imunskog odgovora u zavisnosti od prirode imunskog inzulta (naprimjer; virus vs. vasnćelijske bakterije vs. unutarćelijske bakterije vs. helmint vs. gljiva protiv protista).
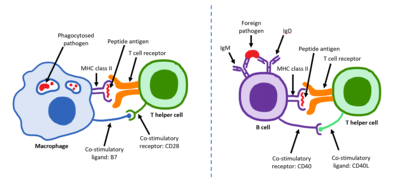
Zrele Th ćelije eksprimiraju površinski protein CD4 i nazivaju se CD4+ T ćelije. CD4+ T ćelije se generalno tretiraju kao da imaju unapred definisanu ulogu kao pomoćne T ćelije unutar imunskog sistema. Naprimjer, kada antigen-prezentirajuća ćelija prikazuje peptidni antigen na MHC klasi II proteinima, CD4+ ćelija će pomoći tim ćelijama kroz kombinaciju interakcije između ćelije (npr. CD40 (protein) i CD40L) i preko citokina.
Th ćelije nisu monolitni imunski entitet jer su raznolike u smislu funkcije i interakcije sa partnerskim ćelijama. Općenito, zrele nevine T-ćelije stimulišu se profesionalnim ćelijama koje predstavljaju antigen da bi stekle efektorski modul. Oni su definirani prisustvom itsanskripcijski faktor|faktora transkripcije]] koji određuje lozu (ili lozu specificira) (koji se također naziva glavni regulator, iako je termin kritikovan zbog previše reduktivnog).[2] Gubitak funkcije u liniji koja specificira transkripcijski faktor rezultira odsustvom odgovarajuće klase pomoćnih T-ćelija što može biti razorno za zdravlje domaćina.
Aktivacija nevinih pomoćnih T-ćelija[uredi | uredi izvor]

Nakon nastanka T-ćelija u timusu, ove ćelije (zvane recentnim emigrantima timusa; RTE) izlaze iz timusa i dominiraju sekundarnim limfoidnim organima (SLO ; slezena i limfni čvorovi). Treba napomenuti da samo vrlo mala manjina T-ćelija izlazi iz timusa (procjene se obično kreću od 1-5%, ali neki stručnjaci smatraju da je čak i to velikodušno).[3] Sazrijevanje RTE u SLO rezultira stvaranjem zrelih nevinih T-ćelija (nevinih znači da nikada nisu bile izložene antigenu na koji su programirane da reaguju), ali nevine T ćelije sada nemaju ili imaju Nuregulacija i podregulacija (smanjena) ekspresija površinskih markera vezanih za RTE, kao što su CD31, PTK7, receptor komplementa 1 i 2 ([[Receptor komplementa 1|CR1] ], CR2) i proizvodnju interleukina 8 (IL-8).[4][5] Kao i sve T-ćelije, one eksprimiraju kompleks T-ćelijski receptor-CD3. T-ćelijski receptor (TCR) sastoji se od konstantnih i varijabilnih regiona. Varijabilni region određuje na koji antigenske T-ćelije mogu odgovoriti. CD4+ T-ćelije imaju TCR sa afinitetom za klasu II MHC, a CD4 je uključen u određivanje afiniteta MHC tokom sazrevanja u timusu. Proteini MHC klase II se uglavnom nalaze samo na površini profesionalnih antigen-prezentirajućih ćelija (APC). Profesionalne ćelije koje predstavljaju antigen su prvenstveno dendritske ćelije, makrofagi i B-ćelije, iako su dendritske ćelije jedina ćelijska grupa koja eksprimira MHC klasu II konstitutivno (na sva vremena). Neki APC također vezuju nativne (ili neprerađene) antigene na svoju površinu, kao što su folikulske dendritske ćelije (ovo nisu isti tipovi ćelija kao dendritske ćelije imunskog sistema, već imaju nehematopoetsko porijeklo i općenito nemaju MHC klase II, što znači da nisu prave profesionalne antigen-prezentirajuće ćelije; međutim, folikulskre dendritne ćelije mogu dobiti proteine MHC klase II putem egzosoma koji se za njih vežu [6]). T-ćelije zahtevaju antigene koji se obrađuju u kratke fragmente koji formiraju linearni epitop na MHC klase II (u slučaju pomoćnih T-ćelija jer eksprimiraju CD4) ili MHC klase I (u slučaji citotoksičnih T-ćelija koje eksprimiraju CD8). Vezni džepovi MHC klase II su fleksibilni u odnosu na dužinu peptida koje drže. Općenito, postoji 9 osnovnih aminokiselinskih ostataka sa nekoliko bočnih aminokiselina koje čine dužinu od ukupno oko 12-16 aminokiselina.[7] ali je poznato da sadrži čak i 25 aminokiselina.[8] Poređenja radi, proteini MHC klase I obično imaju 9-10 peptida.[9] Aktivacija nevinih T-ćelija se obično objašnjava u terminima 3-signalnog modela, razrađenog u nastavku.[10]
Aktivacija (signal 1)[uredi | uredi izvor]
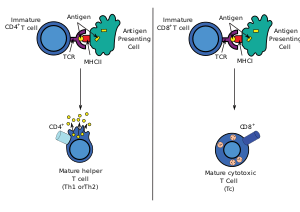
. Tokom imunskog odgovora, profesionalne antigen-prezentirajuće ćelije (APC) endocitozni antigeni (obično bakterija ili virusa), koji prolaze procesuiranje, a zatim putuju od mjesta infekcije do limfnih čvorovas. Tipski, odgovorni APC je dendritska ćelija. Ako antigen izražava odgovarajuće molekulske obrasce (ponekad poznat kao signal 0), može izazvati sazrijevanje dendritske ćelije što rezultira pojačanom ekspresijom kostimulacijskih molekula potrebnih za aktiviranje T-ćelija (vidi signal 2)[11] and MHC Class II.[12] Jednom u limfnim čvorovima, APC počinju da predstavljaju antigene peptide koji su vezani za MHC klase II, omogućavajući CD4+ T-ćelijama koje eksprimiraju specifične TCR protiv kompleksa peptid/MHC da se aktiviraju.
Kada Th ćelija naiđe i prepozna antigen na APC, TCR-CD3 kompleks se snažno vezuje za peptid-MHC kompleks prisutan na površini profesionalnih oklopnih vezikula. CD4, koreceptor TCR kompleksa, također se vezuje za drugi dio MHC molekula. Procjenjuje se da je otprilike 50 od ovih interakcija potrebno za aktivaciju pomoćne T-ćelije i uočeni su sklopovi poznati kao mikroklasteri koji se formiraju između TCR-CD3-CD4 kompleksa T-ćelije i MHC klasa II proteina dendritske ćelije. u zoni kontakta. Kada se sve ovo spoji, CD4 je u stanju da regrutuje kinazu zvanu Lck koja fosforiliše motiv aktivacije zasnovan na imunoreceptoru tirozina (ITAM), prisutne na CD3 gama, delta, epsilon i zeta lancima. Protein ZAP-70 može da veže ove fosforilirane ITAM-ove preko svog SH2-domena, a zatim i sam postaje fosforiliran, pri čemu orkestrira nizvodnu signalizaciju potrebnu za aktivaciju T-ćelija. Aktivacija Lck-a je kontrolisana suprotnim delovanjem CD45 i Csk tirozin-protein kinaze.[13] CD45 aktivira Lck, defosforilacijom tirozina u njegovom C-terminalnom repu, dok Csk fosforiliše Lck na tom mjestu. Gubitak CD45 proizvodi oblik SCID-a jer neuspjeh da se aktivira Lck sprječava odgovarajuću signalizaciju T-ćelija. Memorijske T-ćelije također koriste ovaj put i imaju više izražene nivoe Lck i funkcija Csk je inhibirana u ovim ćelijama.[14]
Vezivanje antigen-MHC za TCR kompleks i CD4 takođe može pomoći da se APC i Th prianjaju tokom aktivacije Th ćelije, ali protein integrin LFA-1 na T-ćeliji i ICAM na APC-u su primarna molekula adhezije u ovoj ćelijskoj interakciji.
Nepoznato je kakvu ulogu relativno glomazni vanćelijski region CD45 i,a tokom ćelijskih interakcija, ali CD45 ima različite izoforme koje se menjaju u veličini u zavisnosti od aktivacije i statusa sazrijevanja Th-ćelija. Naprimjer, CD45 se skraćuje nakon Th-aktivacije (CD45RA+ do CD45RO+), ali nije poznato da li ova promjena dužine utiče na aktivaciju . Predloženo je da veći CD45RA može smanjiti dostupnost receptora T-ćelija za molekulu antigen-MHC, što zahtijeva povećanje afiniteta (i specifičnosti) T-ćelije za aktivaciju. Međutim, kada dođe do aktivacije, CD45 se skraćuje, omogućavajući lakše interakcije i aktivaciju kao efektorska T-pomoćna ćelija.
Opstanak (signal 2)[uredi | uredi izvor]
Nakon što je primila prvi TCR/CD3 signal, nevina T-ćelija mora da aktivira drugi nezavisni biohemijski put, poznat kao Signal 2. Ovaj korak verifikacije je zaštitna mjera kako bi se osiguralo da T-ćelija reaguje na strani antigen. Ako ovaj drugi signal nije prisutan tokom početnog izlaganja antigenu, T-ćelija pretpostavlja da je autoreaktivna. Ovo dovodi do toga da ćelija postaje anergijska (anergija se generiše iz nezaštićenih biohemijskih promena Signala 1). Anergijske ćelije neće reagovati ni na jedan antigen u budućnosti, čak i ako su oba signala prisutna kasnije. Općenito se vjeruje da ove ćelije kruže po cijelom tijelu bez vrijednosti sve dok se ne podvrgnu apoptozi.[15]
Drugi signal uključuje interakciju između CD28 na CD4+ T-ćeliji i proteina CD80 (B7.1) ili CD86 (B7.2) na profesionalnim oklopnim transporterima. I CD80 i CD86 aktiviraju CD28 receptor. Ovi proteini su takođe poznati kao kostimulativne molekule.
Iako je faza verifikacije neophodna za aktivaciju nevinih pomoćnih T-ćelija, važnost ove faze najbolje se pokazuje tokom sličnog mehanizma aktivacije CD8+ citotoksičnih T-ćelija. Kako nevine CD8+ T-ćelije nemaju istinsku pristranost prema stranim izvorima, ove se T-ćelije moraju oslanjati na aktivaciju CD28 za potvrdu da prepoznaju strani antigen (pošto CD80/CD86 eksprimiraju samo aktivni APC-i ). CD28 ima važnu ulogu u smanjenju rizika od autoimunosti T-ćelija protiv antigena domaćina.
Kada naivna T-ćelija ima aktivirana oba puta, biohemijske promjene izazvane Signalom 1 se mijenjaju, omogućavajući ćeliji da se aktivira umjesto da se podvrgne anergiji. Drugi signal je tada zastario; samo prvi signal je neophodan za buduću aktivaciju. Ovo važi i za memorijske T-ćelije, što je jedan od primera stečene imunosti. Brži odgovori se javljaju nakon reinfekcije jer su memorijske T-ćelije već prošle potvrdu i mogu proizvesti efektorske ćelije mnogo prije.
Diferencijacija (signal 3)[uredi | uredi izvor]
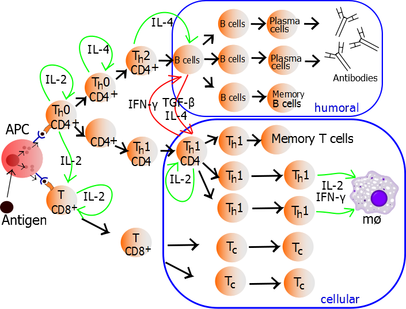
Kada se aktivacija sa dva signala završi, T-pomoćna ćelija (Th) tada sebi dozvoljava da proliferira. To postiže oslobađanjem snažnog faktora rasta T-ćelija zvanog interleukin 2 (IL-2) koji djeluje na sebe na autokrini način. Aktivirane T-ćelije također proizvode alfa podjedinicu IL-2 receptor (CD25 ili IL-2R), omogućavajući potpuno funkcionalan receptor koji se može vezati s IL-2, a zauzvrat aktivira puteve proliferacije T-ćelija. Autokrino ili parakrino izlučivanje IL-2 može se vezati za istu Th-ćeliju ili susjedne The preko IL-2R, čime se pokreće proliferacija i klonska ekspanzija. Th ćelije koje primaju signale aktivacije i proliferacije tada će postati Th0 (T pomoćne 0) ćelije koje luče IL-2, IL- 4 i interferon gama (IFN-γ). Th0 ćelije će se zatim diferencirati u Th1 ili Th2 ćelije u zavisnosti od citokinakog okruženja. IFN-γ pokreće Th1 ćelijsku proizvodnju dok IL-10 i IL-4 inhibiraju Th1 ćelijsku proizvodnju. Suprotno tome, IL-4 pokreće proizvodnju Th2 ćelija, a IFN-γ inhibira Th2 ćelije. Ovi citokini su plejotropni i obavljaju mnoge druge funkcije imunskog odgovora.
Efektorska funkcija[uredi | uredi izvor]
Godine 1991. tri grupe su prijavile otkriće CD154, koji je molekulska osnova pomoćne funkcije T-ćelija. Seth Lederman sa Columbia College of Physicians and Surgeons generirao je mišje monoklonsko antitijelo, 5c8 koje inhibira pomoćnu funkciju T-ćelija zavisnu od kontakta u ljudskim ćelijama koja karakterizira površinski protein od 32 kDa koji se prolazno eksprimira na CD4 + T-ćelijama.[16] Richard Armitage iz Immunex je klonirao cDNK koja kodira CD154, skriningom ekspresijske biblioteke sa CD40-Ig.[17] Randolph Noelle sa Geisel School of Medicine stvorio je antitijelo koje je vezalo protein od 39 kDa na mišjim T-ćelijama i inhibiralo pomoćnu funkciju.[18]
Određivanje efektorskog T-ćelijskog odgovora[uredi | uredi izvor]
Pomoćne T-ćelije su sposobne da utiču na različite imunske ćelije, a generisani odgovor T-ćelija (uključujući vanćelijske signale kao što su citokini) može biti od suštinskog značaja za uspešan ishod infekcije. Da bi bile efikasne, T-ćelije pomoćnice moraju odrediti koji će citokini omogućiti imunskom sistemu da bude najkorisniji ili najdjelotvorniji za domaćina. Razumijevanje tačno kako helperske T-ćelije reagiraju na imunološke izazove je od velikog interesa u imunologiji, jer takvo znanje može biti vrlo korisno u liječenju bolesti i povećanju efikasnosti vakcinacija.
Moldel Th1/Th2[uredi | uredi izvor]
Proliferirajuće pomoćne T-ćelije koje se razvijaju u efektorske T-ćelije diferenciraju se u dva glavna podtipa ćelija poznate kao Th1 i Th2 ćelije (također poznate kao Tip 1 i Tip 2 pomoćnih T-ćelija).
Th1 pomoćne ćelije dovode do povećanog ćelijski posredovanog odgovora (prvenstveno makrofaga i citotoksičnih T-ćelija),[19] tipski protiv iunutarćelijskih bakterija i protozoa. Pokreću ih polarizirajući citokin IL-12, a njihovi efektorski citokini su IFN-γ i IL-2. Glavne efektorske ćelije Th1 imunosti su makrofagi, kao i CD8 T-ćelije, IgG B-ćelije i IFN-γ CD4 T-ćelije. Ključni Th1 faktori transkripcije su STAT4 i T-bet. IFN-γ koji luče CD4 T-ćelije može aktivirati makrofage za fagocitozu i probavu unutarćelijskih bakterija i protozoa. Osim toga, IFN-γ može aktivirati iNOS (inducibilna sintaza dušik-oksida) da proizvodi slobodne radikale dušik-oksida koji direktno ubijaju unutarćelijske bakterije i protozoe. Prekomjerna aktivacija Th1 protiv autoantigena će uzrokovati tip IV ili reakciju preosjetljivosti odgođenog tipa. Tuberkulinska reakcija i dijabetes tipa 1 pripadaju ovoj kategoriji autoimunosti.[20]
Th2 pomoćne ćelije dovode do humoralnih imuskih odgovora,[19] tipski protiv vanćelijskih parazita kao što su helminti. Pokreću ih polarizirajući citokini IL-4 i IL-2, a njihovi efektorski citokini su IL-4, IL-5, IL-9, IL-10, IL-13 i IL-25. Glavne efektorske ćelije su eozinofili, bazofili i mastociti, kao i B-ćelije i IL-4/IL-5 CD4 T-ćelije. Ključni Th2 transkripcijski faktori su STAT6 i GATA3.[21] IL-4 je citokin pozitivne povratne sprege za diferencijaciju Th2-ćelija. Osim toga, IL-4 stimulira B-ćelije da proizvode IgE antitijela, koja zauzvrat stimulišu mastocite da oslobađaju histamin, serotonin, i leukotrien da izazovu bronhokonstrikciju, crevnu peristaltiku, zakiseljavanje želudačne tečnosti za izbacivanje helminta. IL-5 iz CD4 T-ćelija će aktivirati eozinofile da napadnu helminte. IL-10 potiskuje diferencijaciju Th1 ćelija i funkciju dendritskih ćelija. Prekomjerna aktivacija Th2 protiv antigena će uzrokovati preosjetljivost tipa I, što je alergijska reakcija posredovana IgE. Alergijski rinitis, atopijski dermatitis i astma spadaju u ovu kategoriju prekomjerne aktivacije.[20] Osim ekspresije različitih citokina, Th2 ćelije se također razlikuju od Th sub>1 ćelija u svojoj ćelijskoj površini glikani (oligosaharidi), što ih čini manje podložnim nekim induktorima ćelijske smrti.[22][23]
| Tip 1/ Th1 | Upis 2/ Th2[20] | |
|---|---|---|
| Tip ćelije glavnog partnera | Makrofag, CD8+ T ćelija | B-ćelija, eozinofil, mastocit |
| Proizvedeni ctokini | Interferon gama (IFNγ) i TNF-β. Interleukin 2 i interleukin 10 proizvodnja je prijavljena u aktiviranoj Th1 ćeliji.[25] | Interleukin 4, interleukin 5, interleukin 6, interleukin 9, interleukin 10, interleukin 13 |
| Promovirana imunska stimulacija | Ćelijski imunski sistem. Maksimizira efikasnost ubijanja makrofaga i proliferaciju citotoksičnih CD8+ T-ćelija. Također podstiče proizvodnju IgG, opsonizirajućeg antitijela. | Humoralni imunski sistem. Stimuliše B-ćelije u proliferaciju, da indukuje B-ćelijsku promjenu klase antitijela i da poveća neutralizujuću proizvodnju antitela (IgG, IgM i IgA kao i IgE antitijela). |
| Ostale funkcije | Citokin tipa 1 IFNγ povećava proizvodnju interleukina-12 putem dedendritskih ćelija i makrofaga, a putem pozitivne povratne informacije, IL-12 stimuliše proizvodnju IFNγ u pomoćnm T- ćelijama, čime se promovira Th1 profil. IFNγ također inhibira proizvodnju citokina kao što je interleukin 4, važan citokin povezan sa odgovorom tipa 2, i stoga takođe deluje na očuvanje sopstvenog odgovora. | Odgovor tipa 2 promovira svoj vlastiti profil, koristeći dva različita citokina. Interleukin 4 djeluje na T-ćelije pomoćnice kako bi promovirao proizvodnju Th2 citokina (uključujući i sebe; on je autoregulatoran), dok interleukin 10 (IL-10) inhibira različite citokine uključujući interleukin-2 i IFNγ u pomoćnim T-ćelijama i IL-12 u dendritskim ćelijama i makrofagima. Kombinirano djelovanje ova dva citokina sugerira da kada T-ćelija odluči proizvoditi ove citokine, ta odluka je sačuvana (i također podstiče druge T-ćelije da učine isto). |
Također pogledajte[uredi | uredi izvor]
- Odnos CD4+/CD8+
- CD4+ T-ćelije i antitumorska imunost
- CD8+ T ćelije
- Vakcina protiv raka usmjerena na CD4+ T-ćelije
Reference[uredi | uredi izvor]
- ^ Burren OS, Rubio García A, Javierre BM, Rainbow DB, Cairns J, Cooper NJ, et al. (septembar 2017). "Chromosome contacts in activated T cells identify autoimmune disease candidate genes". Genome Biology. 18 (1): 165. doi:10.1186/s13059-017-1285-0. PMC 5584004. PMID 28870212.
- ^ Oestreich KJ, Weinmann AS (novembar 2012). "Master regulators or lineage-specifying? Changing views on CD4+ T cell transcription factors". Nature Reviews. Immunology. 12 (11): 799–804. doi:10.1038/nri3321. PMC 3584691. PMID 23059426.
- ^ Fink PJ (21. 3. 2013). "The biology of recent thymic emigrants". Annual Review of Immunology. 31 (1): 31–50. doi:10.1146/annurev-immunol-032712-100010. PMID 23121398.
- ^ van den Broek T, Borghans JA, van Wijk F (juni 2018). "The full spectrum of human naive T cells". Nature Reviews. Immunology. 18 (6): 363–373. doi:10.1038/s41577-018-0001-y. PMID 29520044. S2CID 3736563.
- ^ van den Broek T, Delemarre EM, Janssen WJ, Nievelstein RA, Broen JC, Tesselaar K, et al. (mart 2016). "Neonatal thymectomy reveals differentiation and plasticity within human naive T cells". The Journal of Clinical Investigation. 126 (3): 1126–1136. doi:10.1172/JCI84997. PMC 4767338. PMID 26901814.
- ^ Roche PA, Furuta K (april 2015). "The ins and outs of MHC class II-mediated antigen processing and presentation". Nature Reviews. Immunology. 15 (4): 203–216. doi:10.1038/nri3818. PMC 6314495. PMID 25720354.
- ^ Unanue ER, Turk V, Neefjes J (maj 2016). "Variations in MHC Class II Antigen Processing and Presentation in Health and Disease". Annual Review of Immunology. 34 (1): 265–297. doi:10.1146/annurev-immunol-041015-055420. PMID 26907214.
- ^ Wieczorek M, Abualrous ET, Sticht J, Álvaro-Benito M, Stolzenberg S, Noé F, Freund C (17. 3. 2017). "Major Histocompatibility Complex (MHC) Class I and MHC Class II Proteins: Conformational Plasticity in Antigen Presentation". Frontiers in Immunology. 8: 292. doi:10.3389/fimmu.2017.00292. PMC 5355494. PMID 28367149.
- ^ Trolle T, McMurtrey CP, Sidney J, Bardet W, Osborn SC, Kaever T, et al. (februar 2016). "The Length Distribution of Class I-Restricted T Cell Epitopes Is Determined by Both Peptide Supply and MHC Allele-Specific Binding Preference". Journal of Immunology. 196 (4): 1480–1487. doi:10.4049/jimmunol.1501721. PMC 4744552. PMID 26783342.
- ^ Murphy K (2017). Janeway's immunobiology. Garland Science. ISBN 978-0-8153-4551-0. OCLC 1020120603.
- ^ Guy B (juli 2007). "The perfect mix: recent progress in adjuvant research". Nature Reviews. Microbiology. 5 (7): 505–517. doi:10.1038/nrmicro1681. PMID 17558426. S2CID 25647540.
- ^ Hammer GE, Ma A (21. 3. 2013). "Molecular control of steady-state dendritic cell maturation and immune homeostasis". Annual Review of Immunology. 31 (1): 743–791. doi:10.1146/annurev-immunol-020711-074929. PMC 4091962. PMID 23330953.
- ^ Zamoyska R (septembar 2007). "Why is there so much CD45 on T cells?". Immunity. 27 (3): 421–423. doi:10.1016/j.immuni.2007.08.009. PMID 17892852.
- ^ Courtney AH, Shvets AA, Lu W, Griffante G, Mollenauer M, Horkova V, et al. (oktobar 2019). "CD45 functions as a signaling gatekeeper in T cells". Science Signaling. 12 (604): eaaw8151. doi:10.1126/scisignal.aaw8151. PMC 6948007. PMID 31641081.
- ^ Elmore S (juni 2007). "Apoptosis: a review of programmed cell death". Toxicologic Pathology. 35 (4): 495–516. doi:10.1080/01926230701320337. PMC 2117903. PMID 17562483.
- ^ Lederman S, Yellin MJ, Krichevsky A, Belko J, Lee JJ, Chess L (april 1992). "Identification of a novel surface protein on activated CD4+ T cells that induces contact-dependent B cell differentiation (help)". The Journal of Experimental Medicine. 175 (4): 1091–1101. doi:10.1084/jem.175.4.1091. PMC 2119166. PMID 1348081.
- ^ Armitage RJ, Fanslow WC, Strockbine L, Sato TA, Clifford KN, Macduff BM, et al. (maj 1992). "Molecular and biological characterization of a murine ligand for CD40". Nature. 357 (6373): 80–82. Bibcode:1992Natur.357...80A. doi:10.1038/357080a0. PMID 1374165. S2CID 4336943.
- ^ Noelle RJ, Roy M, Shepherd DM, Stamenkovic I, Ledbetter JA, Aruffo A (juli 1992). "A 39-kDa protein on activated helper T cells binds CD40 and transduces the signal for cognate activation of B cells". Proceedings of the National Academy of Sciences of the United States of America. 89 (14): 6550–6554. Bibcode:1992PNAS...89.6550N. doi:10.1073/pnas.89.14.6550. PMC 49539. PMID 1378631.
- ^ a b Belizário JE, Brandão W, Rossato C, Peron JP (2016). "Thymic and Postthymic Regulation of Naïve CD4(+) T-Cell Lineage Fates in Humans and Mice Models". Mediators of Inflammation. 2016: 9523628. doi:10.1155/2016/9523628. PMC 4904118. PMID 27313405.
- ^ a b c Zhu J, Paul WE (septembar 2008). "CD4 T cells: fates, functions, and faults". Blood. 112 (5): 1557–1569. doi:10.1182/blood-2008-05-078154. PMC 2518872. PMID 18725574.
- ^ Wan YY (juni 2014). "GATA3: a master of many trades in immune regulation". Trends in Immunology. 35 (6): 233–242. doi:10.1016/j.it.2014.04.002. PMC 4045638. PMID 24786134.
- ^ Maverakis E, Kim K, Shimoda M, Gershwin ME, Patel F, Wilken R, et al. (februar 2015). "Glycans in the immune system and The Altered Glycan Theory of Autoimmunity: a critical review". Journal of Autoimmunity. 57 (6): 1–13. doi:10.1016/j.jaut.2014.12.002. PMC 4340844. PMID 25578468.
- ^ Toscano MA, Bianco GA, Ilarregui JM, Croci DO, Correale J, Hernandez JD, et al. (august 2007). "Differential glycosylation of TH1, TH2 and TH-17 effector cells selectively regulates susceptibility to cell death". Nature Immunology. 8 (8): 825–834. doi:10.1038/ni1482. PMID 17589510. S2CID 41286571.
- ^ Rang HP, Dale MM, Riter JM, Moore PK (2003). Pharmacology. Edinburgh: Churchill Livingstone. ISBN 978-0-443-07145-4. Page 223
- ^ Saraiva M, Christensen JR, Veldhoen M, Murphy TL, Murphy KM, O'Garra A (august 2009). "Interleukin-10 production by Th1 cells requires interleukin-12-induced STAT4 transcription factor and ERK MAP kinase activation by high antigen dose". Immunity. 31 (2): 209–219. doi:10.1016/j.immuni.2009.05.012. PMC 2791889. PMID 19646904.
Dopunska literatura[uredi | uredi izvor]
- Doitsh G, Greene WC (mart 2016). "Dissecting How CD4 T Cells Are Lost During HIV Infection". Cell Host & Microbe. 19 (3): 280–291. doi:10.1016/j.chom.2016.02.012. PMC 4835240. PMID 26962940.
- Kanno Y, Vahedi G, Hirahara K, Singleton K, O'Shea JJ (2012). "Transcriptional and epigenetic control of T helper cell specification: molecular mechanisms underlying commitment and plasticity". Annual Review of Immunology. 30: 707–731. doi:10.1146/annurev-immunol-020711-075058. PMC 3314163. PMID 22224760.
Vanjski linkovi[uredi | uredi izvor]
| Commons ima datoteke na temu: T-pomoćna ćelija |
- "T-cell Group". T-Cells. Cardiff University.

