Kaheksija
| Kaheksija | |
|---|---|
| Drugi nazivi | Sindrom gubitka |
 | |
| Procesi i mehanizmi povezani sa kaheksijom u vezi sa rakom | |
| Specijalnost | Onkologija, Interna medicina, Fizikalna medicina i rehabilitacija |
| Simptomi | Nagli gubitak težine, promijenjeni signali u ishrani |
| Prognoza | Vrlo loša |
| Frekvencija | 1% |
| Smrtnost | 1,5 do 2 miliona ljudi godišnje |
Kaheksija (grč. κακός – kakos = loš + ἕξις – hexis = stanje)[1] je složen sindrom povezan s osnovnom bolešću koja uzrokuje kontinuirani gubitak mišića koji se ne poništava u potpunosti s nutritivnim suplementacijama. Niz bolesti može uzrokovati kaheksiju, najčešće kancer, kongestivno zatajenje srca, hronična opstruktivna plućna bolest, hronična bolest bubrega i AIDS . Sistemska upala iz ovih stanja može uzrokovati štetne promjene u metabolizmu i sastavu tijela. Za razliku od gubitka težine zbog neadekvatnog unosa kalorija, kaheksija uzrokuje uglavnom gubitak mišića umjesto gubitka masti. Dijagnoza kaheksije može biti teška zbog nedostatka dobro utvrđenih dijagnostičkih kriterija. Kaheksija se može poboljšati liječenjem osnovne bolesti, ali drugi pristupi liječenju imaju ograničenu korist. Kaheksija je povezana sa povećanom smrtnošću i lošim kvalitetom života.
Uzroci[uredi | uredi izvor]
Kaheksija može biti uzrokovana različitim medicinskim stanjima, ali je najčešće povezana sa završnom fazom karcinoma, poznatom kao "kaheksija raka". Oko 50% svih pacijenata oboljelih od raka pati od kaheksije. Oni sa rakom gornjeg dijela gastrointestinalnog trakta i gušterače imaju najveću učestalost razvoja kaheksičnih simptoma. Prevalencija kaheksije raste u naprednijim fazama i procjenjuje se da pogađa 80% pacijenata s terminalnim rakom.[2]
Kongestivno zatajenje srca, AIDS, hronična opstruktivna bolest pluća i hronična bolest bubrega su druga stanja koja često uzrokuju kaheksiju.[3] Kaheksija također može biti posljedica uznapredovalih stadijuma cistaste fibroze, multiple skleroze, bolesti motornih neurona, Parkinsonove bolesti, demencija, tuberkuloze , multiple sistemske atrofije, trovanja živom, Crohnove bolesti, tripamozomijaze, reumatoidnog artritisa i celijakije, kao i drugih sistemskih bolesti.[4][5]
Mehanizam[uredi | uredi izvor]
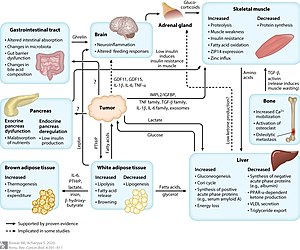
Tačan mehanizam u kojem ove bolesti uzrokuju kaheksiju je slabo shvaćen i vjerovatno je multifaktorski s uključenim višestrukim putevima bolesti. Čini se da upalni citokini imaju centralnu ulogu uključujući faktor nekroze tumora (TNF) (koji se također naziva 'kaheksin' ili 'kahektin'), interferon gama i interleukin 6. Pokazalo se da TNF ima direktan katabolički učinak na skeletne mišiće i masno tkivo preko ubikvitinskoproteasomskog puta. Ovaj mehanizam uključuje stvaranje reaktivnih vrsta kisika, što dovodi do povećanja transkripcijskog faktora NF-κB. NF-κB je poznati regulator gena koji kodiraju citokine i citokinske receptore. Povećana proizvodnja citokina izaziva proteolizu i razgradnju miofibrilaskih proteina.[6] Sistemska upala također uzrokuje smanjenu sintezu proteina kroz inhibiciju Akt/mTOR puta.[7]
Iako mnoga različita tkiva i tipovi ćelija mogu biti odgovorni za povećanje cirkulirajućih citokina, dokazi ukazuju da su sami tumori važan izvor faktora koji mogu potaknuti kaheksiju kod raka. Molekule izvedene iz tumora, kao što su faktor mobilizacije lipida, faktor induciranja proteolize i protein koji odvajaju mitohondrije mogu izazvati degradaciju proteina i doprinijeti kaheksiji.[8] Nekontrolirana upala u kaheksiji može dovesti do povećane stope metabolizma u mirovanju, dodatno povećavajući potrebe za proteinima i izvorima energije.[7]
Također postoje dokazi o promjenama u kontrolnim petljama hranjenja u kaheksiji. Visoki nivoi leptina, hormona koji luče adipociti, blokiraju oslobađanje neuropeptida Y, koji je najmoćniji stimulativni peptid u hipotalamusnoj oreksogenoj mreži, vodeći do smanjenog unosa energije uprkos visokoj metaboličkoj potražnji za nutrijentima.[8]
Dijagnoza[uredi | uredi izvor]
Dijagnostičke smjernice i kriteriji su tek nedavno predloženi, uprkos prevalenci kaheksije i različitim kriterijima, primarne karakteristike kaheksije uključuju progresivno iscrpljivanje mišićne i masne mase, smanjen unos hrane, abnormalni metabolizam ugljikohidrata, proteina i masti, smanjen kvalitet života i povećano fizičko oštećenje.[9]
Historijski gledano, promjene tjelesne težine korištene su kao primarni pokazatelj kaheksije, uključujući nizak indeks tjelesne mase i nevoljni gubitak težine od više od 10%. Samo korištenje težine ograničeno je prisustvom edema, tumorske mase i visokom prevalencom gojaznosti u općoj populaciji..[10] Kriteriji zasnovani na težini ne uzimaju u obzir promjene u sastavu tijela, posebno gubitak nemasne tjelesne mase.
U pokušaju da se uključi šira procjena tereta kaheksije, predloženi su dijagnostički kriteriji koji koriste procjene laboratorijskih metrika i simptoma, pored težine. Kriteriji su uključivali gubitak težine od najmanje 5% u 12 mjeseci ili nizak indeks tjelesne mase (manje od 22 kg/m2) s najmanje tri od sljedećih karakteristika: smanjenje mišića snaga, umor, anoreksija, nizak indeks mase bez masti ili abnormalna biohemija (povećani upalni markeri, anemija, nizak albumin u serumu).[11] Kod pacijenata sa rakom, kaheksija se dijagnosticira zbog nenamjernog gubitka težine od više od 5%. Za pacijente s rakom s indeksom tjelesne mase manjim od 20 kg/m2, kaheksija se dijagnosticira nakon nenamjernog gubitka težine više od 2%. Dodatno, može se dijagnosticirati putem sarkopenije, ili gubitka mase skeletnih mišića.[12]
Laboratorijski markeri se koriste za procjenu osoba s kaheksijom, uključujući albumin, prealbumin, C-reaktivni protein ili hemoglobin. Međutim, laboratorijske metrike i granične vrijednosti nisu standardizirane za različite dijagnostičke kriterije. Reaktant akutne faze (IL-6, IL-1b, faktor nekroze tumora-a, IL-8, interferon-g) se ponekad mjere, ali imaju slabu korelaciju s ishodima. Ne postoje biomarkeri za identifikaciju ljudi s rakom koji mogu razviti kaheksiju.[9][10] U nastojanju da se bolje klasifikuje ozbiljnost kaheksije, predloženo je nekoliko sistema bodovanja uključujući Cachexia Staging Score (CSS) i Cachexia Score (CASCO). CSS uzima u obzir gubitak težine, subjektivno izvještavanje o funkciji mišića, statusu performansi, gubitku apetita i laboratorijskim promjenama kako bi se pacijenti kategorizirali u nekaheksiju, prekaheksiju, kaheksiju i refraktornu kaheksiju. Cachexia SCOre (CASCO) je još jedan potvrđeni rezultat koji uključuje procjenu gubitka tjelesne težine i sastava, upale, metaboličkih poremećaja, imunosupresije, fizičkih performansi, anoreksije i kvalitete života.[10]
Procjena promjena u sastavu tijela ograničena je poteškoćama u mjerenju mišićne mase i zdravlja na neinvazivan i isplativ način. Snimanje s kvantificiranjem mišićne mase je istraživano uključujući analizu bioelektrične neovisnosti, CT, dvoenergetsku rendgensku apsorpciometriju (DEXA) i magnetnu rezonancu, ali se ne koriste široko.[10]
Definicija[uredi | uredi izvor]
Identifikacija, liječenje i istraživanje kaheksije historijski su bili ograničeni nedostatkom široko prihvaćene definicije kaheksije. Godine 2011, međunarodna konsenzus grupa usvojila je definiciju kaheksije kao „multifaktorskog sindroma definiranog kontinuiranim gubitkom skeletne mišićne mase (sa ili bez gubitka masne mase) koji se može djelimično, ali ne i potpuno poništiti konvenciojskom nutritivnom podrškom."[13]
Kaheksija se razlikuje od gubitka težine zbog pothranjenosti od malabsorpcije, anoreksije nervoze ili anoreksije zbog velikog depresivnog poremećaja. Gubitak težine zbog neadekvatnog unosa kalorija općenito uzrokuje gubitak masti prije gubitka mišića, dok kaheksija uzrokuje pretežno gubitak mišića. Kaheksija se takođe razlikuje od sarkopenije ili gubitka mišića koji je povezan sa starenjem, iako oni često koegzistiraju.[11]
Tretman[uredi | uredi izvor]
Liječenje kaheksije ovisi o osnovnom uzroku, općoj prognozi i potrebama oboljele osobe.[14] Najefikasniji pristup kaheksiji je liječenje osnovnog procesa bolesti. Primjer je smanjenje kaheksije od AIDS-a visoko aktivna antiretrovirusna terapija.[15] Međutim, to često nije moguće ili možda neadekvatno da se preokrene sindrom kaheksije kod drugih bolesti. Pristupi za ublažavanje gubitka mišića uključuju vježbe, nutritivne terapije i lijekove.
Vježba[uredi | uredi izvor]
Terapija koja uključuje redovnu fizičku vježbu može se preporučiti za liječenje kaheksije zbog pozitivnih učinaka vježbe na skeletne mišiće, ali postojeći dokazi ostaju nesigurni u pogledu njezine učinkovitosti, prihvatljivosti i sigurnosti za pacijente s rakom.[16] Randomizirana kontrolirana ispitivanja su potrebna kako bi se bolje utvrdilo može li vježbanje poboljšati kaheksiju kod širokog spektra tipova raka.[16] Pojedinci s kaheksijom općenito prijavljuju nizak nivo fizičke aktivnosti i malo njih se bavi rutinskim vježbanjem, zbog niske motivacije za vježbanje i uvjerenja da vježbanje može pogoršati njihove simptome ili uzrokovati štetu.[17]
Lijekovi[uredi | uredi izvor]
Lijekovi za stimulaciju apetita koriste se za liječenje kaheksije, kako bi se povećao unos hrane, ali nisu efikasni u zaustavljanju trošenja mišića i mogu imati štetne nuspojave. Stimulansi apetita uključuju glukokortikoid, kanabinoid ili progestin, kao što je megestrol acetat.[9] Antiemetici kao što su 5-HT3 antagonisti se takođe obično koriste kod kaheksije raka ako je mučnina istaknuti simptom.[6]
Anabolički-androgeni steroid poput oksandrolona mogu biti korisni kod kaheksije, ali se njihova upotreba preporučuje najviše dvije sedmice jer duže trajanje liječenja povećava nuspojave.[18] Iako su preliminarne studije sugerirale da bi talidomid mogao biti koristan, Cochraneov pregled nije pronašao dokaze za donošenje informirane odluke o upotrebi ovog lijeka kod pacijenata s rakom s kaheksijom.[19]
Prehrana[uredi | uredi izvor]
Povećana brzina metabolizma i supresija apetita uobičajena kod kaheksije mogu dovesti do gubitka mišića.[7] Studije koje koriste suplementaciju proteina bogate kalorijama sugeriraju da se može postići barem stabilizacija težine, iako su poboljšanja nemasne tjelesne mase imala nije uočeno u ovim studijama.[6]
Dodaci[uredi | uredi izvor]
Ispitivano je davanje egzogenih aminokiselina da služe kao metaboličko gorivo koje štedi proteine tako što obezbeđuje supstrate i za mišićni metabolizam i glukoneogenezu. Aminokiseline razgranatog lanca leucin i valin mogu imati potencijal da inhibiraju prekomjernu ekspresiju puteva razgradnje proteina.[20] Aminokiselina glutamin je korištena kao komponenta oralnih suplemenata za poništavanje kaheksije kod ljudi s uznapredovalim rakom[21] ili HIV/AIDS.[22]
β-hidroksi β-metilbutirat (HMB) je metabolit leucina koji djeluje kao signalna molekula za stimulaciju sinteze proteina. Studije su pokazale pozitivne rezultate za hroničnu plućnu bolest, frakturu kuka i kaheksiju povezanu sa AIDS-om i rakom. Međutim, mnoge od ovih kliničkih studija koristile su HMB kao komponentu kombinovanog tretmana sa glutaminom, argininom, leucinom, višim proteinima u ishrani i/ili vitaminima, što ograničava procjenu efikasnosti samog HMB.[23][24]
Epidemiologija[uredi | uredi izvor]
Nedostaju tačni epidemiološki podaci o prevalenciji kaheksije zbog promjenjivih dijagnostičkih kriterija i nedovoljne identifikacije osoba s ovim poremećajem..[25] Procjenjuje se da kaheksija od bilo koje bolesti pogađa više od pet miliona ljudi u Sjedinjenim Državama.[9] Prevalencija kaheksije raste i procjenjuje se na oko 1% populacije. Prevalencija je niža u Aziji, ali zbog veće populacije predstavlja sličan teret. Kaheksija je također značajan problem u Južnoj Americi i Africi.[25]
Najčešći uzroci kaheksije u Sjedinjenim Državama prema populacijskoj prevalenci su:
- hronična opstruktivna bolest pluća (KOPB),
- zatajenje srca,
- kaheksija raka,
- hronična bolest bubrega. Prevalencija kaheksije kreće se od 15-60% među ljudima s rakom, povećavajući se na procijenjenih 80% kod terminalnog karcinoma.[2] Ovaj široki raspon se pripisuje razlikama u definiciji kaheksije, varijabilnosti u populaciji raka , i vrijeme postavljanja dijagnoze.[9] Iako je prevalencija kaheksije među osobama s KOPB ili srčanom insuficijencijom niža (procjenjuje se na 5% do 20%), veliki broj ljudi s ovim stanjima dramatično povećava ukupno opterećenje kaheksijom.[5][25]
Kaheksija doprinosi značajnom gubitku funkcije i korištenju zdravstvene zaštite. Procjene koje koriste National Inpatient Sample u Sjedinjenim Državama sugeriraju da je kaheksija bila uzrok 177.640 boravka u bolnici u 2016.[26] Kaheksija se smatra neposrednim uzrokom smrti mnogih ljudi oboljelih od raka, procjenjuje se između 22–40%..[27]
Historija[uredi | uredi izvor]
Reč "kaheksija" potiče od grčkih reči "kakos" (loš) i "heksis" (stanje). Engleski oftalmolog John Zachariah Laurence je bio prvi koji je upotrijebio izraz "kancerogena kaheksija", čineći to 1858. godine. On je tu frazu primijenio na kronično iscrpljenje povezano sa malignošću. Tek 2011. je termin "kaheksija povezana s rakom" dobio formalnu definiciju, u publikaciji Kenetha Fearona. Fearon ga je definirao kao "multifaktorski sindrom karakteriziran kontinuiranim gubitkom skeletnih mišića (sa ili bez gubitka masne mase) koji se ne može u potpunosti poništiti konvencijskm nutritivnom podrškom i dovodi do progresivnog funkcionalnog oštećenja".[12]
Također pogledajte[uredi | uredi izvor]
Reference[uredi | uredi izvor]
- ^ "Cachexia | Definition of Cachexia by Lexico". Lexico Dictionaries | English. Arhivirano s originala, 6. 10. 2021. Pristupljeno 24. 6. 2022.
- ^ a b Fearon KC, Moses AG (septembar 2002). "Cancer cachexia". International Journal of Cardiology. 85 (1): 73–81. doi:10.1016/S0167-5273(02)00235-8. PMID 12163211.
- ^ Ebner N, Springer J, Kalantar-Zadeh K, Lainscak M, Doehner W, Anker SD, von Haehling S (juli 2013). "Mechanism and novel therapeutic approaches to wasting in chronic disease". Maturitas. 75 (3): 199–206. doi:10.1016/j.maturitas.2013.03.014. PMID 23664695.[mrtav link]
- ^ Meresse B, Ripoche J, Heyman M, Cerf-Bensussan N (januar 2009). "Celiac disease: from oral tolerance to intestinal inflammation, autoimmunity and lymphomagenesis". Mucosal Immunology. 2 (1): 8–23. doi:10.1038/mi.2008.75. PMID 19079330. S2CID 24980464.
- ^ a b Morley JE, Thomas DR, Wilson MM (april 2006). "Cachexia: pathophysiology and clinical relevance". The American Journal of Clinical Nutrition. 83 (4): 735–43. doi:10.1093/ajcn/83.4.735. PMID 16600922.
- ^ a b c Kumar NB, Kazi A, Smith T, Crocker T, Yu D, Reich RR, Reddy K, Hastings S, Exterman M, Balducci L, Dalton K, Bepler G (decembar 2010). "Cancer cachexia: traditional therapies and novel molecular mechanism-based approaches to treatment". Current Treatment Options in Oncology. 11 (3–4): 107–17. doi:10.1007/s11864-010-0127-z. PMC 3016925. PMID 21128029.
- ^ a b c Argilés JM, Campos N, Lopez-Pedrosa JM, Rueda R, Rodriguez-Mañas L (septembar 2016). "Skeletal Muscle Regulates Metabolism via Interorgan Crosstalk: Roles in Health and Disease". Journal of the American Medical Directors Association. 17 (9): 789–96. doi:10.1016/j.jamda.2016.04.019. PMID 27324808.
- ^ a b Martignoni ME, Kunze P, Friess H (novembar 2003). "Cancer cachexia". Molecular Cancer. 2 (1): 36. doi:10.1186/1476-4598-2-36. PMC 280692. PMID 14613583.
- ^ a b c d e Peterson SJ, Mozer M (februar 2017). "Differentiating Sarcopenia and Cachexia Among Patients With Cancer". Nutrition in Clinical Practice. 32 (1): 30–39. doi:10.1177/0884533616680354. PMID 28124947. S2CID 206555460.
- ^ a b c d Dev R (januar 2019). "Measuring cachexia-diagnostic criteria". Annals of Palliative Medicine. 8 (1): 24–32. doi:10.21037/apm.2018.08.07. PMID 30525765.
- ^ a b Evans WJ, Morley JE, Argilés J, Bales C, Baracos V, Guttridge D, et al. (decembar 2008). "Cachexia: a new definition". Clinical Nutrition. 27 (6): 793–9. doi:10.1016/j.clnu.2008.06.013. PMID 18718696.
- ^ a b Biswas, Anup K.; Acharyya, Swarnali (2020). "Cancer-Associated Cachexia: A Systemic Consequence of Cancer Progression". Annual Review of Cancer Biology. 4: 391–411. doi:10.1146/annurev-cancerbio-030419-033642.
- ^ Fearon K, Strasser F, Anker SD, Bosaeus I, Bruera E, Fainsinger RL, et al. (maj 2011). "Definition and classification of cancer cachexia: an international consensus". The Lancet Oncology. 12 (5): 489–95. doi:10.1016/s1470-2045(10)70218-7. PMID 21296615.
- ^ "Care Management Guidelines Fatigue, Anorexia and Cachexia" (PDF). Arhivirano s originala (PDF), 14. 5. 2014. Pristupljeno 23. 2. 2014.
- ^ "AIDS Wasting Syndrome". WebMD.
- ^ a b Grande AJ, Silva V, Sawaris Neto L, Teixeira Basmage JP, Peccin MS, Maddocks M (mart 2021). "Exercise for cancer cachexia in adults". The Cochrane Database of Systematic Reviews. 3: CD010804. doi:10.1002/14651858.CD010804.pub3. PMC 8094916. PMID 33735441.
- ^ Wasley D, Gale N, Roberts S, Backx K, Nelson A, van Deursen R, Byrne A (februar 2018). "Patients with established cancer cachexia lack the motivation and self-efficacy to undertake regular structured exercise" (PDF). Psycho-Oncology. 27 (2): 458–464. doi:10.1002/pon.4512. hdl:10369/8759. PMID 28758698. S2CID 206378678.
- ^ Giovanni Mantovani (6. 10. 2007). Cachexia and Wasting: A Modern Approach. Springer Science & Business Media. str. 673–. ISBN 978-88-470-0552-5.
- ^ Reid J, Mills M, Cantwell M, Cardwell CR, Murray LJ, Donnelly M (april 2012). "Thalidomide for managing cancer cachexia". The Cochrane Database of Systematic Reviews (4): CD008664. doi:10.1002/14651858.cd008664.pub2. PMC 6353113. PMID 22513961.
- ^ Eley HL, Russell ST, Tisdale MJ (oktobar 2007). "Effect of branched-chain amino acids on muscle atrophy in cancer cachexia". The Biochemical Journal. 407 (1): 113–20. doi:10.1042/BJ20070651. PMC 2267397. PMID 17623010.
- ^ May PE, Barber A, D'Olimpio JT, Hourihane A, Abumrad NN (april 2002). "Reversal of cancer-related wasting using oral supplementation with a combination of beta-hydroxy-beta-methylbutyrate, arginine, and glutamine". American Journal of Surgery. 183 (4): 471–9. doi:10.1016/s0002-9610(02)00823-1. PMID 11975938.
- ^ "Glutamine". WebMD. WebMD, LLC. Pristupljeno 15. 3. 2015.
- ^ Brioche T, Pagano AF, Py G, Chopard A (august 2016). "Muscle wasting and aging: Experimental models, fatty infiltrations, and prevention" (PDF). Molecular Aspects of Medicine. 50: 56–87. doi:10.1016/j.mam.2016.04.006. PMID 27106402.
- ^ Holeček M (august 2017). "Beta-hydroxy-beta-methylbutyrate supplementation and skeletal muscle in healthy and muscle-wasting conditions". Journal of Cachexia, Sarcopenia and Muscle. 8 (4): 529–541. doi:10.1002/jcsm.12208. PMC 5566641. PMID 28493406.
- ^ a b c von Haehling S, Anker SD (septembar 2010). "Cachexia as a major underestimated and unmet medical need: facts and numbers". Journal of Cachexia, Sarcopenia and Muscle. 1 (1): 1–5. doi:10.1007/s13539-010-0002-6. PMC 3060651. PMID 21475699.
- ^ Barrett ML, Bailey MK, Owens PL. Non-maternal and Non-neonatal Inpatient Stays in the United States Involving Malnutrition, 2016. ONLINE. August 30, 2018. U.S. Agency for Healthcare Research and Quality. Available: https://www.hcup-us.ahrq.gov/reports/HCUPMalnutritionHospReport_083018.pdf Arhivirano 27. 11. 2021. na Wayback Machine.
- ^ Alhamarneh O, Agada F, Madden L, Stafford N, Greenman J (mart 2011). "Serum IL10 and circulating CD4(+) CD25(high) regulatory T cell numbers as predictors of clinical outcome and survival in patients with head and neck squamous cell carcinoma". Head & Neck. 33 (3): 415–23. doi:10.1002/hed.21464. PMID 20645289. S2CID 20061488.
Vanjski linkovi[uredi | uredi izvor]
Šablon:Patologija ishrane Šablon:Opći simptomi i znaci
| Potražite Kaheksija na Wikirječniku, slobodnom rječniku. |

